Алексей Яковлев
Нейрореабилитация
Часть 2
Шрифты предоставлены компанией «ПараТайп»
© Алексей Яковлев, 2019
Учебное пособие посвящено вопросам организации медицинской реабилитации пациентам с заболеваниями центральной и периферической нервной системы, содержит общие принципы оказания нейрореабилитационной помощи с позиции междисциплинарного подхода, показания и противопоказания, стандарты, алгоритмы, протоколы, теоретические и практические рекомендации, а также структурные компоненты осуществления медицинской реабилитации.
18+
ISBN 978-5-4496-1964-8 (т. 2)
ISBN 978-5-4496-1963-1
Создано в интеллектуальной издательской системе Ridero
Оглавление
- Нейрореабилитация
- ЛЕЧЕБНАЯ ФИЗКУЛЬТУРА ПРИ ОСТРОМ НАРУШЕНИИ МОЗГОВОГО КРОВООБРАЩЕНИЯ
- Лечение положением
- Полуортостатическая проба
- Вопросы вертикализации пациентов с ОНМК
- Лечебная физкультура при постинсультной спастичности
- ЛЕЧЕБНАЯ ФИЗКУЛЬТУРА ПРИ ЧЕРЕПНО-МОЗГОВОЙ ТРАВМЕ
- ЛЕЧЕБНАЯ ФИЗКУЛЬТУРА ПРИ ПОЗВОНОЧНО-СПИННОМОЗГОВОЙ ТРАВМЕ
- НЕЙРОРЕАБИЛИТАЦИЯ ПРИ ПОЛИНЕЙРОПАТИЯХ
- Введение
- Оценка неврологического и функционального дефицита у пациентов с полинейропатией
- Использование метода стабилографии с биологической обратной связью в комплексном процессе нейрореабилитации пациентов с полинейропатией
- Принципы лечебной физкультуры и кинезиотерапии при полинейропатиях
- Стандартный комплекс упражнений при полинейропатии
- Стандартный комплекс упражнений в нейроортопедическом костюме при полинейропатии
- Восстановление мелкой моторики у пациентов с полинейропатией
- Физиотерапия при полинейропатиях
- Массаж в процессе нейрореабилитации пациентов с полинейропатией
- КОМПЛЕКСНАЯ НЕЙРОРЕАБИЛИТАЦИЯ ПРИ НЕВРОПАТИИ ЛИЦЕВОГО НЕРВА
- Введение
- Анатомия лицевого нерва
- Невропатия лицевого нерва
- Вопросы диагностики
- Комплексная реабилитация при невропатии лицевого нерва
- Физиотерапия при невропатии лицевого нерва
- Лечебная гимнастика
- Хирургическое лечение при невропатии лицевого нерва
- Лечебная физкультура и массаж в различные периоды хирургического лечения невропатии лицевого нерва
- Рефлексотерапия
- Краниальная мануальная терапия
- Гирудотерапия
- ЛЕЧЕБНАЯ ФИЗКУЛЬТУРА ПРИ БОЛЕЗНИ ПАРКИНСОНА
- Воздействие физических упражнений на метаболизм дофамина
- Режим питания и диета при болезни Паркинсона
- Физиотерапевтические методы лечения при болезни Паркинсона
- НЕЙРОРЕАБИЛИТАЦИЯ ПРИ РАССЕЯННОМ СКЛЕРОЗЕ
- ЛЕЧЕБНАЯ ФИЗКУЛЬТУРА ПРИ ПЛЕЧЕ-ЛОПАТОЧНОМ ПЕРИАРТРИТЕ
- ЛЕЧЕБНАЯ ФИЗКУЛЬТУРА ПРИ СПОНДИЛОГЕННЫХ ЗАБОЛЕВАНИЯХ
- Комплексы лечебной физкультуры при заболеваниях позвоночника
- Ортопедическая профилактика остеохондроза позвоночника
- ВОПРОСЫ СЕСТРИНСКОГО ДЕЛА ПРИ ОКАЗАНИИ НЕЙРОРЕАБИЛИТАЦИОННОЙ ПОМОЩИ
- Роль медицинской сестры в реабилитационном процессе
- Уход за кожей, профилактика и лечение пролежней
- Коррекция нарушений дыхания
- Контроль терморегуляции
- Перемещение пациента в постели
- Сестринский процесс при ведении пациентов с дисфункцией тазовых органов
- Ведение пациентов с нарушением функции глотания и вопросы нутриционной поддержки
- Выбор метода нутритивной поддержки
- СЛОВАРЬ ТЕРМИНОВ
- СПИСОК РЕКОМЕНДОВАННЫХ К ИЗУЧЕНИЮ НОРМАТИВНО-ПРАВОВЫХ ДОКУМЕНТОВ
- СПИСОК ИСПОЛЬЗОВАННЫХ И РЕКОМЕНДОВАННЫХ К ИЗУЧЕНИЮ ИЗДАНИЙ
- СПИСОК ЛИТЕРАТУРЫ
ЛЕЧЕБНАЯ ФИЗКУЛЬТУРА ПРИ ОСТРОМ НАРУШЕНИИ МОЗГОВОГО КРОВООБРАЩЕНИЯ
В Российской Федерации ежегодно регистрируется около 500–550 тыс. случаев острого нарушения мозгового кровообращения (ОНМК). ОНМК лидирующая причина инвалидизации населения. Летальность в остром периоде достигает 35%, к концу первого года 47–50%, при повторных ОНМК 35%. Смерть и инвалидизация при ОНМК достигает 85%. Каждый третий пациент после ОНМК нуждается в посторонней помощи, 20% не могут самостоятельно ходить. Различают два клинических вида ОНМК: геморрагический (1–4%) и ишемический (96–99%). Геморрагический инсульт обусловлен кровоизлиянием в мозг, возникает при гипертонической болезни, атеросклерозе сосудов головного мозга. Кровоизлияние сопровождается быстро развивающимися общемозговыми явлениями и симптомами очагового поражения мозга.
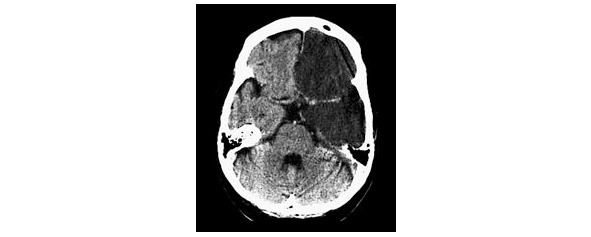
Ишемический инсульт обусловлен нарушением проходимости мозговых сосудов вследствие закупорки их атеросклеротической бляшкой, эмболом, тромбом или в результате спазма сосудов мозга различной локализации (рис. 1).
Такой инсульт может возникнуть при атеросклерозе сосудов мозга, по типу кардиогенной тромбоэмболии, понижении АД и по другим причинам.
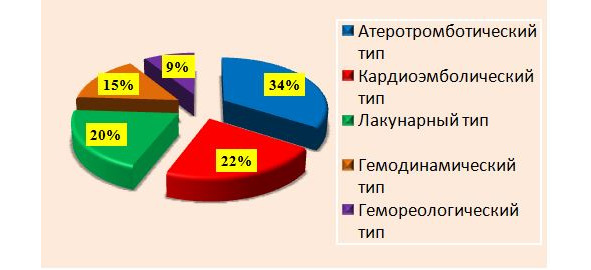
Среди гетерогенных подтипов ишемического инсульта выделяют: атеротромботический вариант, кардиоэмболический, лакунарный, гемодинамический, гемореологический (рис. 2).
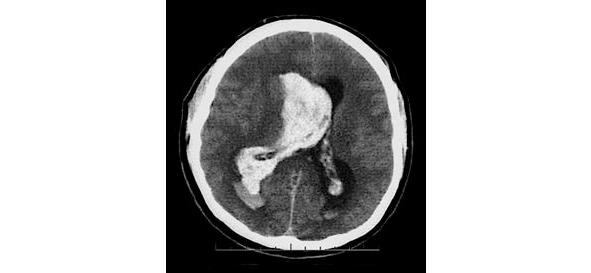
Среди геморрагических вариантов ОНМК выделяют: паренхиматозное кровоизлияние, вентрикулярное кровоизлияние, паренхиматозно-вентрикулярное кровоизлияние (рис. 3), а также субарахноидальное кровоизлияние.
В процессе комплексной медицинской реабилитации пациентов с инсультом выделяют пять основных периодов:
— острейший (0 ч — 3–5 дней);
— острый (3–5 дней — 21 день);
— ранний восстановительный (21 день — 6 мес);
— поздний восстановительный (6 мес — 2 года);
— стойкие остаточные явления (2 года и более).
В настоящее время общие принципы лечебной физкультуры, как и всего процесса медицинской реабилитации в отношении пациентов с ОНМК строятся на ранней активизации. Противопоказанием к активизации при ОНМК является тяжелое состояние пациента, обусловленное выраженным отеком мозга. Темп расширения режима и интенсивность занятий могут быть ограничены у больных с: сердечно-легочной недостаточностью, снижением сердечного выброса, наличием мерцательной аритмии. При геморрагическом инсульте вопрос о сроках расширения двигательного режима решается строго индивидуально. У пациентов с ОНМК раннее проведение реабилитационных мероприятий может проводиться с первых суток развития заболевания, при стабилизации состояния в ходе проведения неотложных мероприятий. Лечебная физкультура в острейшем периоде инсульта может включать целый комплекс методов — от лечения положением до аппаратной активно-пассивной механотерапии проводимой под контролем гемодинамических показателей.
Применение при отсутствии противопоказаний программ ранней реабилитации (с 1-х суток заболевания) с соблюдением принципа междисциплинарного взаимодействия у пациентов с ОНМК в острейшем периоде будет направлено в первую очередь на профилактику осложнений гиподинамии. К наиболее частым осложнениям гиподинамии следует относить: застойную пневмонию, инфекции мочевыводящих путей, образование пролежней, контрактуру мышц, тромбоэмболию и др. В первые дни инсульта основу лечебной физкультуры составляют лечение положением и активно-пассивная гимнастика. Лечение положением необходимо для предупреждения развития спастических контрактур или устранения, уменьшения уже имеющихся.
Лечение положением
При лечении положением создают кладку больного в постели так, чтобы мышцы, склонные к спастическим контрактурам были по возможности растянуты, а точки прикрепления их антагонистов сближены. Фиксация или укладка конечностей с целью профилактики или коррекции не должна быть продолжительной. Это связано с тем, что сближая на длительное время точки прикрепления мышц-антагонистов, можно вызвать чрезмерное повышение их тонуса. Поэтому положение конечности следует в течение дня менять. Длительность лечения положением устанавливают индивидуально, руководствуясь динамикой состояния и ощущениями пациента. К главным принципам лечения положением относится: максимально возможная симметричность — выравнивание ключевых точек, поддержка всех сегментов тела, бережное отношение к плечу паретичной руки, «золотое» правило: пациент лежит на любом боку, но не на спине.
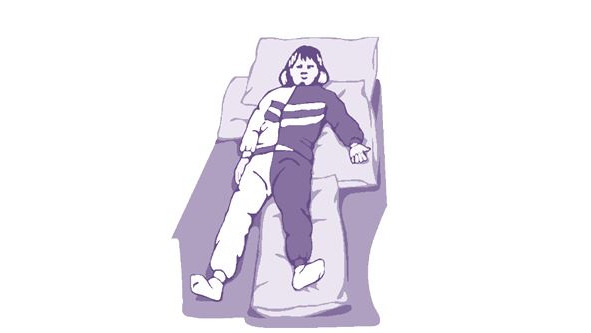
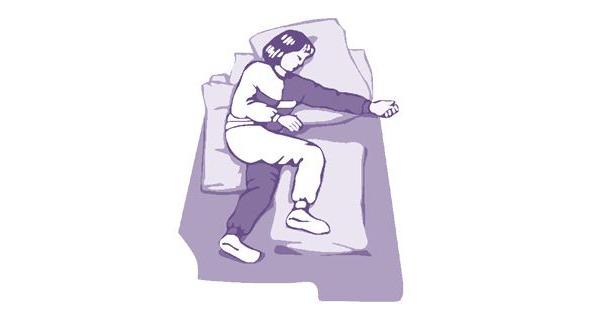
Положение лежа на спине имеет как положительные, так и отрицательные стороны (рис. 4). К положительным относятся: возможность хорошего обзора для ухаживающего; стабильное положение пациента; легко выполнять внутривенное капельное введение препаратов. Из отрицательных факторов положения на спине выделяют: недостаточную респираторную функцию; высокий риск аспирации слюной; возможное рефлекторное влияние; плохой обзор палаты (с точки зрения пациента); уплощение спины.
В случаях, когда мы вынуждены использовать позиционирование пациента в положении на спине следует убедиться в том, что: голова пациента находится по средней линии, туловище на пораженной стороне вытянуто, паретичное плечо поддержано подушкой (2–3 см. высотой), под больной ягодицей с пораженной стороны находится плоская подушка (1,5–2 см.), «больная» нога не развернута кнаружи, стопа ни во что не упирается. Кроме того в руку на ладонь паретичной конечности не следует ничего класть.
Положение лежа на здоровом боку позволяет сохранить хорошую респираторную функцию; устранить возможное влияние шейных тонических рефлексов; создать условия комфортные спине; снизить риск аспирации (рис. 5). Из отрицательных факторов такого положения следует отметить необходимость в дополнительной опоре под спину и пораженную руку, а также под «верхнюю» ногу, кроме того пациент находясь в таком положении оказывается как бы «придавленным» своей паретичной стороной.
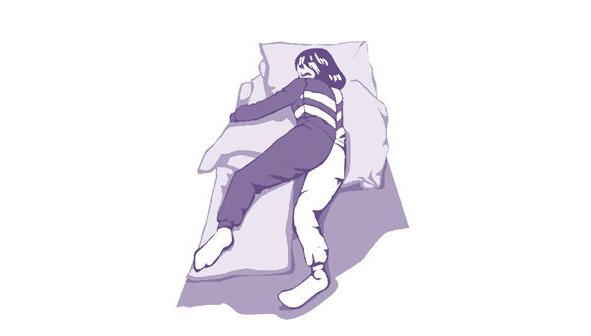
В положении лежа на здоровой стороне голова пациента должна находится на одной линии с туловищем, пациент лежит полностью на боку, а не повернут на ¼ тело не изогнуто, пораженное плечо вынесено вперед, рука поддержана по всей длине, кисть «больной» руки находится в среднефизиологическом положении, не свисает с подушки, не следует ничего класть в «больную» руку и стопа ни во что не упирается.
Положение на «больном» боку дает возможность обеспечить пациенту хорошую респираторную функцию, минимизировать риск аспирации, улучшить тактильная стимуляция пораженной стороны; ликвидировать влияние тонических шейных рефлексов; создать комфортное положение спины; сохранить максимально возможную активность лежачего пациента (рис. 6).
Из отрицательных факторов положения на «больном боку» можно выделить повышенный риск образования пролежней; необходимость тщательного укладывания с подушкой под спиной и под «верхней» ногой. При таком виде позиционирования важно соблюсти следующие условия: положение «больного» плеча с вынесением его вперед; «больная» нога выпрямлена в тазобедренном и чуть согнута в коленном суставе, не класть ничего в «больную» руку или на ладонь, «больная» стопа ни во что не упирается, голова находится на одной линии с туловищем.
Важным компонентом реабилитации в острейший и острый период церебрального инсульта является ранняя вертикализация пациента. Она может проводиться в активном и пассивном режимах и должна начинаться в первые 24–48 ч. от развития заболевания. К целям вертикализации относятся: профилактика утраты опорно-двигательных функций мышечной системы, не вовлеченной в патологический синдромокомплекс острого центрального пареза (плегии); профилактика развития синдрома несостоятельности системной гемодинамики; профилактика гнойно-воспалительных осложнений; профилактика тромбоэмболических осложнений; стимулирование мышечного тонуса паретичных конечностей и формирование опорной функции ноги; повышение переносимости физических нагрузок в период восстановительного лечения; повышение уровня сознания.
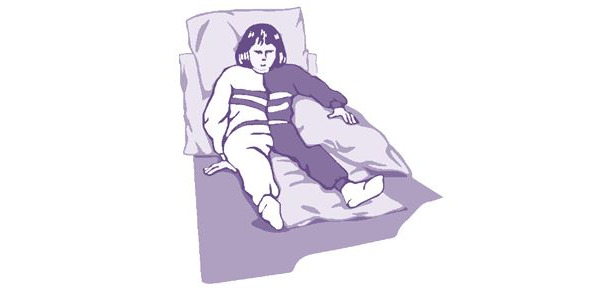
Пациентам, для которых процедура вертикализации в связи с тяжестью состояния является невозможной, необходимо при лечении положением использовать, в том числе укладку на спине с высоким изголовьем (Фаулерово положение) (рис. 7). Пациент с ишемическим инсультом может быть уложен на приподнятое изголовье (угол изголовья около 30°) с первых суток заболевания.
Такое положение для пациентов создает условия профилактики отека мозга, застойной пневмонии, а также позволяет постепенно адаптировать пациента к вертикальному положению, подготовив его к дальнейшему процессу расширения двигательного режима и избежав развития синдрома несостоятельности системной гемодинамики.
Для адекватной укладки пациента в Фаулеровом положении необходимо соблюсти следующие условия: пациент сидит в постели с высоким изголовьем ровно, масса тела пациента равномерно распределена на обе ягодицы, плечо выносится вперед и поддерживается подушкой, «больная» рука поддерживается под локоть подушкой, кисть не свисает, нет перекоса таза (при необходимости под ягодицу с пораженной стороны подкладывается плоская подушка 1,5–2 см. толщиной), «больная» нога не развернута кнаружи.
Полуортостатическая проба
Для решения о возможности и безопасности расширения двигательного режима у пациентов с ОНМК и перехода к дальнейшей вертикализации в отношении пациента рекомендовано использовать полуортостатическую пробу: активную и пассивную. Техника проведения активной полуортостатической пробы состоит в следующем: пациент из положения лежа на кровати, присаживается в кровати со спущенными ногами, проводится измерение АД и частоты сердечных сокращений (ЧСС). Присаживание не должно быть резким: желателен поворот на бок, спускание ног и поднятие туловища. Возможна минимальная помощь ассистента. Полученные результаты сравнивают с цифрам АД и ЧСС в покое. Проба считается адекватной, если один или оба показателя повысились относительно исходных параметров либо ЧСС и АД не изменились. Допустимый подъем АД систолического до +20 мм рт. ст., диастолического +10 мм рт. ст.; увеличение ЧСС до +30 в 1 мин. Проба считается неадекватной, если один или оба показателя понизились, относительно исходных параметров. Также проба считается неадекватной, если происходит повышение АД или ЧСС выше указанных значений. В случае получения адекватной реакции на пробу с полуортостазом, проводятся дальнейшие нагрузочные пробы. Если проба неадекватная — необходимо проводить мероприятия по повышению толерантности пациента к физической нагрузке.
Пассивная полуортостатическая проба проводится при невозможности выполнения вышеописанных проб из-за дефицита сознания или когнитивных нарушений. Техника проведения состоит в следующем: пациента из положения лежа на кровати, присаживают в кровати, не спуская ног, далее проводится измерение АД и ЧСС. Целесообразно выполнять присаживание двумя специалистами, стоящими по оба края кровати. Возможно присаживание с помощью функциональной кровати. Оценка результатов: полученные результаты сравнивают с цифрами АД и ЧСС в покое. Проба считается адекватной, если один или оба показателя повысились, относительно исходных параметров, либо ЧСС и АД не изменились. Проба считается неадекватной, если один или оба показателя понизились относительно исходных параметров либо произошло повышение АД или ЧСС выше указанных значений.
Вопросы вертикализации пациентов с ОНМК
Проведение пассивной вертикализации в качестве реабилитационной методики рекомендуется для пациентов, которые не могут самостоятельно вставать и удерживать себя в вертикальном положении вследствие тяжести общего состояния. Целью пассивной вертикализации является проведение ортостатической тренировки, поддержание адекватного вегетативного обеспечения двигательной активности, cохранение афферентации от суставных и мышечно-сухожильных рецепторов при замыкании суставов нижних конечностей и позвоночника, сохранение должного влияния на позно-тоническую и динамическую активность вестибулярных и постуральных рефлекторных реакций и автоматизмов, улучшение респираторной функции, сохранение рефлекторного механизма опорожнения кишечника и мочевого пузыря.
Проводится вертикализация с помощью поворотного стола-вертикализатора, который представляет собой горизонтальную платформу, переводящую пациента из горизонтального положения в вертикальное с помощью электрического мотора или гидравлического привода. При этом используется упор для стоп и мягкая фиксация пациента.
Основным требованием при проведении пассивной вертикализации является стабильность гемодинамики, так как при использовании стола–вертикализатора возможно снижение артериального давления даже у здоровых людей. Это связано с депонированием крови в нижних конечностях при пассивной вертикализации, а также отсутствием вовлечения в работу скелетных мышц, что происходит при активной вертикализации. У здоровых людей возможно снижение систолического артериального давления (САД) до 10 мм рт. ст., а диастолического артериального давления (ДАД) до 5 мм рт. ст.
Нельзя забывать, что истинная ортостатическая гипотензия может быть потенциально опасна, особенно для больных в острейшем периоде инсульта. Международным критерием допустимой ортостатической гипотензии является падение систолического артериального давления не более чем на 20 мм рт. ст., что может сопровождаться клиническими проявлениями ортостатической гипотензии в сочетании с признаками дисавтономии. При появлении ряда симптомов вертикализацию следует прекратить, даже при отсутствии значимого снижения артериального давления, к таким симптомам будут относиться:
1. Церебральная гипоперфузия: головокружение, нарушение зрения,
когнитивный дефицит, потеря сознания, падения.
2. Тахипноэ> 24 дыханий в минуту.
3. Тахикардия> 90 ударов в минуту.
4. Повышение потоотделения.
5. Снижение темпа диуреза.
Таким образом, новые технологии ранней активизации в первые сутки ишемического инсульта активно внедряются в нашей стране, качественно изменяя подходы к ведению больных и достоверно улучшая исходы заболевания, обусловливая снижение летальности и увеличение числа лиц с хорошим восстановлением нарушенных неврологических функций.
Показания и противопоказания к проведению пассивной вертикализации
Показания к пассивной вертикализации: острейший/острый период ОНМК или ЧМТ с момента поступления пациента в отделение реанимации, палату/блок интенсивной терапии. Показания к пассивной вертикализации должны формулироваться с учетом тяжести состояния пациента при комплексном и критериальном подходе к его оценке.
Требования к состоянию пациента.
1. Гликемия> 4 ммоль/л.
2. САД от 90 мм рт. ст. <до 180 мм рт. ст. (без инотропной поддержки).
3. Аксилярная температура (Т) <37,5° C.
4. ЧСС в диапазоне от 60 до 110 уд./мин.
5. Частота дыхания от 10 до 30 уд./мин.
6. Отсутствие волемического и (или) нутритивного дефицита (гематокрит> 35, гемоглобин> 90 г/л, общий белок> 55 г/л).
7. Нормоксия (сатурация> 92%).
8. Неадекватная реакция на полуортостатическую пробу.
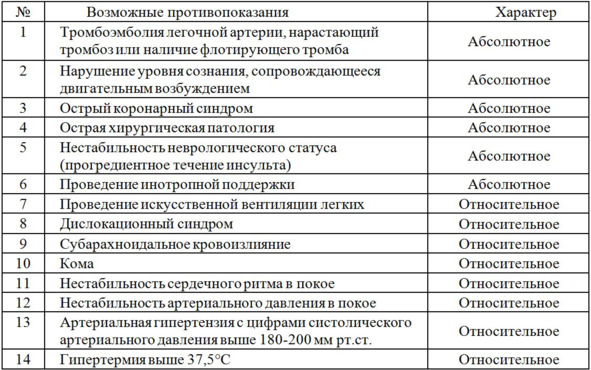
Все противопоказания к вертикализации разделены на абсолютные и относительные по степени обязательности их соблюдения (таб. 1). Во всех сомнительных случаях рекомендуется принимать решение о проведении процедуры пассивной вертикализации коллегиально, с привлечением реаниматолога, невролога, терапевта и врача ЛФК.
Протокол проведения пассивной вертикализации
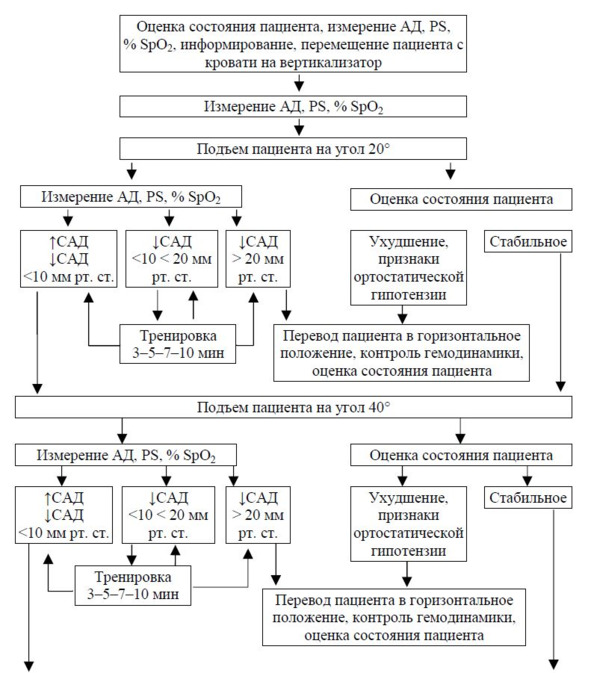
Процедура пассивной вертикализации проводится врачом ЛФК/инструктором-методистом ЛФК отделения реанимации, совместно/под контролем с врачом-реаниматологом. При необходимости помощи при перемещении пациента на стол-вертикализатор и обратно участвует средний медицинский персонал. Вертикализация пациента проводится последовательно на угол 20–40–60–80°. Подъем пациента на больший угол нецелесообразен в связи с появлением чувства страха падения у большинства пациентов. На подготовительном этапе необходимо подробно информировать пациента о предстоящей процедуре. Особо обращается внимание пациента на обязательную необходимость информирования врача о возможных неприятных или необычных ощущениях во время процедуры вертикализации. Тщательно изучаются возможные противопоказания, решение о проведении пассивной вертикализации сообщается лечащему врачу.
Пациенту проводится измерение АД, ЧСС и сатурации крови. Пациент перемещается с кровати на вертикализатор при помощи скользящих простыней либо другим доступным методом. При перемещении соблюдаются правила безопасного трансфера пациента.
Особое внимание обращают на правильный упор стоп на специальной платформе. В связи с риском развития синкопальных состояний производится полноценная фиксация пациентов, даже находящихся в относительно удовлетворительном состоянии. Производится повторное измерение АД, ЧСС и сатурации крови.
Производится подъем пациента на угол 20° и последующее измерение АД, ЧСС и сатурации крови.
Интерпретация данных: 1) переход к следующему этапу вертикализации — подъему пациентана угол 40° осуществляется при: отсутствии признаков ортостатической гипотензии, стабильных цифрах АД, ЧСС и сатурации крови, снижении САД не более 10 мм рт. ст., а ДАД — 5 мм рт. ст., повышении САД до 20 мм рт. ст. и ЧСС до 20% от исходных показателей, отсутствии субъективных жалоб со стороны пациента;2) при снижении САД от 10 до 20 мм рт. ст., ДАД от 5 до 10 мм рт. ст. и ЧСС до 20% от исходных показателей пациента задерживается в данном положении в течение 3-5-7-10 мин, под контролем АД, ЧСС и сатурации крови при наблюдении за пациентом. При восстановлении показателей АД и ЧСС до допустимого диапазона изменения показателей к 3-5-7-10 мин соответственно — процедура вертикализации продолжается проводится подъем пациента на угол 40°. При отсутствии изменения показателей АД, ЧСС и сатурации крови или изменении в границах данного интервала к 3-5-7-10 мин соответственно, проводится дальнейшая экспозиция пациента без увеличения угла наклона стола-вертикализатора. При отсутствии изменения показателей АД, ЧСС и сатурации крови или изменении в границах данного интервала к 10 мин, возможно увеличение угла наклона пациента до угла 40°. При снижении показателей АД и ЧСС ниже данного интервала, резком повышении АД и ЧСС, выше допустимых значений, снижении сатурации крови более 5%, процедура вертикализации прекращается;
3) при снижении САД более 20 мм рт. ст., ДАД более 10 мм рт. ст., ЧСС более 20%, сатурации крови более 5% или резком повышении АД и ЧСС на 3-5-7-10 мин, а также при появлении признаков ортостатической гипотензии процедура вертикализации прекращается. Пациент медленно возвращается обратно в горизонтальное положение без задержки в промежуточных положениях поворотного стола, и переходят к заключительному этапу: контролю восстановления показателей АД, ЧСС и сатурации крови пациента до исходных значений, по достижении которых пациент перемещается на постель.
Перевод пациента из вертикального положения в 20° в вертикальное положение на 40° также сопровождается контролем АД, ЧСС и сатурации крови.
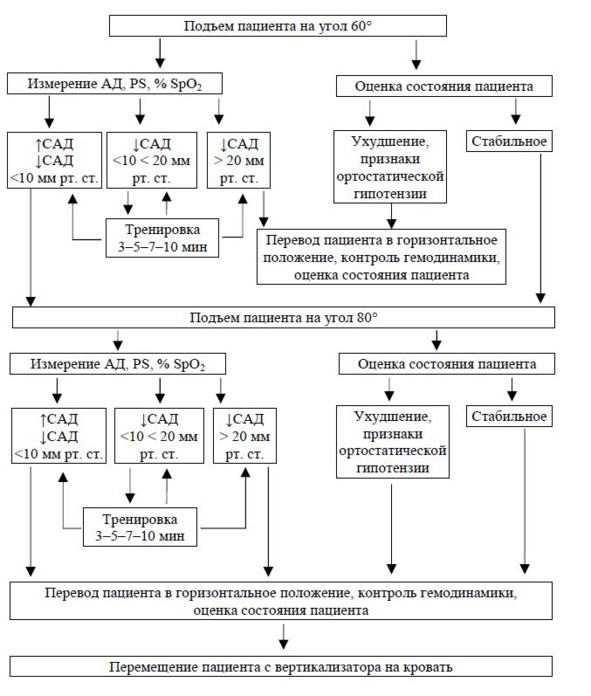
Интерпретация данных: 1) переход к следующему этапу вертикализации — подъему пациента на угол 60° осуществляется при: отсутствии признаков ортостатической гипотензии, стабильных цифрах АД, ЧСС и сатурации крови, снижении САД не более 10 мм рт. ст., а ДАД — 5 мм рт. ст., повышении САД до 20 мм рт. ст. и ЧСС до 20% от исходных показателей, отсутствии субъективных жалоб со стороны пациента;2) при снижении САД от 10 до 20 мм рт. ст., ДАД от 5 до 10 мм рт. ст. и ЧСС до 20% от исходных показателей пациента задерживается в данном положении в течение 3-5-7-10 мин, под контролем АД и ЧСС при наблюдении за пациентом. При восстановлении показателей АД и ЧСС до допустимого диапазона изменения показателей к 3-5-7-10 мин соответственно — процедура вертикализации продолжается проводится подъем пациента на угол 60°. При отсутствии изменения показателей АД, ЧСС и сатурации крови или изменении в границах данного интервала к 3-5-7-10 мин соответственно, проводится дальнейшая экспозиция пациента без увеличения угла наклона стола-вертикализатора. При отсутствии изменения показателей АД, ЧСС и сатурации крови или изменении в границах данного интервала к 10 мин, возможно увеличениеугла наклона пациента до угла 60°. При снижении показателей АД и ЧСС ниже данного интервала, резком повышении АД и ЧСС, выше допустимых значений, снижении сатурации крови более 5%, процедура вертикализации прекращается; 3) при снижении САД более 20 мм рт. ст., ДАД более 10 мм рт. ст., ЧСС более 20%, сатурации крови более 5% или резком повышении АД и ЧСС на 3-5-7-10 мин, а также при появлении признаков ортостатической гипотензии процедура вертикализации прекращается. Пациент медленно возвращается в горизонтальное положение без задержки в промежуточных положениях поворотного стола, и переходят к заключительному этапу: контролю восстановления показателей АД, ЧСС и сатурации крови пациента до исходных значений. После чего пациент перемещается на постель (рис. 8).
Перевод пациента из вертикального положения в 40° в вертикальное положение на 60°.
Производится подъем пациента на угол 60° и проводится измерение АД, ЧСС и сатурации крови. Интерпретация данных: 1) переход к следующему этапу вертикализации — подъему пациента на угол 80° осуществляется при: отсутствии признаков ортостатической гипотензии, стабильных цифрах АД, ЧСС и сатурации крови, снижении САД не более 10 мм рт. ст., а ДАД — 5 мм рт. ст., повышении САД до 20 мм рт. ст. и ЧСС до 20% от исходных показателей, отсутствии субъективных жалоб со стороны пациента; 2) при снижении САД от 10 до 20 мм рт. ст., ДАД от 5 до 10 мм рт. ст. и ЧСС до 20% от исходных показателей пациента задерживается в данном положении в течение 3-5-7-10 мин, под контролем АД, ЧСС и сатурации крови при наблюдении за пациентом. При восстановлении показателей АД и ЧСС до допустимого диапазона изменения показателей к 3-5-7-10 мин соответственно — процедура вертикализации продолжается и проводится подъем пациента на угол 80°. При отсутствии изменения показателей АД, ЧСС и сатурации крови или изменении в границах данного интервала к 3-5-7-10 мин соответственно, проводится дальнейшая экспозиция пациента без увеличения угла наклона стола- вертикализатора. При отсутствии изменения показателей АД, ЧСС и сатурации крови или изменении в границах данного интервала к 10 мин, возможно увеличение угла наклона пациента до угла 80°. При снижении показателей АД и ЧСС ниже данного интервала, резком повышении АД и ЧСС, выше допустимых значений, снижении сатурации крови более 5%, процедура вертикализации прекращается. 3) при снижении САД более 20 мм рт. ст., ДАД более 10 мм рт. ст., ЧСС более 20%, сатурации крови более 5% или резком повышении АД и ЧСС на 3-5-7-10 мин, а также при появлении признаков ортостатической гипотензии процедура вертикализации прекращается. Пациент медленно возвращается в горизонтальное положение без задержки в промежуточных положениях поворотного стола, и переходят к заключительному этапу: контролю восстановления показателей АД, ЧСС и сатурации крови пациента до исходных значений. После чего пациент перемещается на постель.
Перевод пациента из вертикального положения в 60° в вертикальное положение на 80°
Производится подъем пациента на угол 80° и проводится измерение АД, ЧСС и сатурации крови. Интерпретация данных: 1) проводится экспозиция пациента в течении 10 минут при: отсутствии признаков ортостатической гипотензии, стабильных цифрах АД, ЧСС и сатурации крови, снижении САД не более 10 мм рт. ст., а диастолического ДАД –5 мм рт. ст., повышении САД до 20 мм рт. ст. и ЧСС до 20% от исходных показателей, отсутствии субъективных жалоб со стороны пациента
2) при снижении САД от 10 до 20 мм рт. ст., ДАД от 5 до 10 мм рт. ст. и ЧСС до 20% от исходных показателей пациента задерживается в данном положении в течение 3-5-7-10 мин, под контролем АД, ЧСС и сатурации крови при наблюдении за пациентом. При восстановлении показателей АД и ЧСС до допустимого диапазона изменения показателей к 3-5-7-10 мин соответственно проводится экспозиция пациента в течение 10 мин. При отсутствии изменения показателей АД, ЧСС и сатурации крови или изменении в границах данного интервала к 3-5-7-10 мин соответственно, проводится дальнейшая экспозиция пациента без увеличения угла наклона стола-вертикализатора. При снижении показателей АД и ЧСС ниже данного интервала, резком повышении АД и ЧСС, выше допустимых значений, снижении сатурации крови более 5%, процедура вертикализации прекращается. 3) при снижении САД более 20 мм рт. ст., ДАД более 10 мм рт. ст., ЧСС более 20%, сатурации крови более 5% или резком повышении АД и ЧСС на 3-5-7-10 мин, а также при появлении признаков ортостатической гипотензии процедура вертикализации прекращается. Пациент медленно возвращается в горизонтальное положение без задержки в промежуточных положениях поворотного стола, и переходят к заключительному этапу: контролю восстановления показателей АД, ЧСС и сатурации крови пациента до исходных значений. После чего пациент перемещается на постель. Заключительный этап — контроль восстановления показателей АД и ЧСС сатурации крови пациента до исходных значений. Возможно, для более комфортного пребывания пациента, оставлять угол наклона стола-вертикализатора 5–10°(рис. 9).
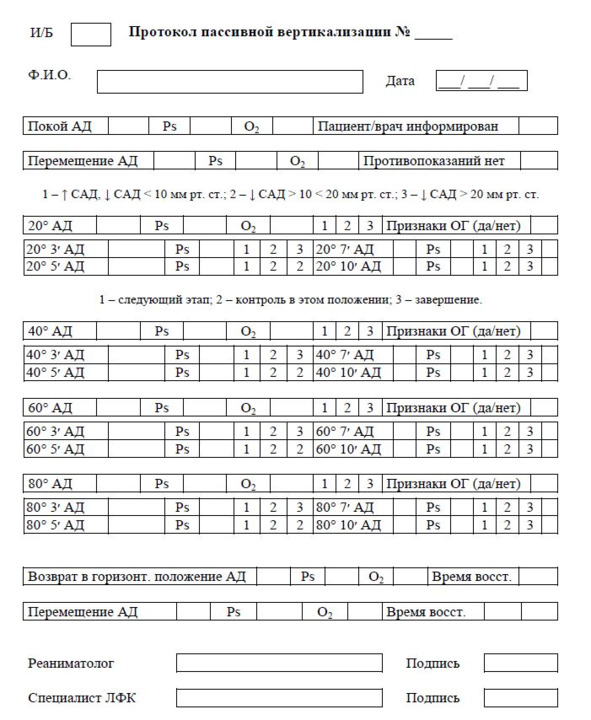
После восстановления всех параметров, пациент перемещается на постель, проводится контроль восстановления показателей АД и ЧСС, сатурации крови пациента до исходных значений. Повторная процедура вертикализации проводится на следующие сутки или через 48 ч. Целесообразно отграничить проведение пассивной вертикализации от других реабилитационных процедур интервалом отдыха не менее 60 мин. Количество процедур определяется индивидуально и, прежде всего, устойчивостью гемодинамики. Проведение пассивной вертикализации может быть продолжено в отделении ранней реабилитации. Завершается пассивная вертикализация у больных с церебральным инсультом при формировании адекватной реакции на активный полуортостаз. Результаты проведения пассивной вертикализации обязательно протоколируются (рис. 10).
Общие принципы оценки неврологического дефицита у пациентов с острым нарушение мозгового кровообращения специалистами лечебной физкультуры
При составлении индивидуальной (персонифицированной) программы реабилитации в отношении пациента с ОНМК специалист лечебной физкультуры должен провести оценку дефицита развившегося вследствие заболевания и определить цели реабилитации. Для оценки неврологических нарушений рекомендовано использовать Международную классификацию функционирования, согласно которой у пациента необходимо определить: нарушение структуры
и/или функции тела (парез/паралич, спастика и т. п.), активность, то есть степень влияния нарушений на жизнь пациента, его функционирование, общую активность (повороты, присаживание, ходьба), участие в социальной жизни (возможность выполнение своей социальной и трудовой роли).
В зависимости от выраженности и характера тех или иных нарушений определяют цели реабилитации краткосрочные (дни–недели) и долгосрочные (недели–месяцы). При определении двигательного дефицита важное значение имеет грамотная оценка мышечного тонуса, что зачастую может вызывать серьезные затруднения. Например, спокойно сидя в кресле, пациент демонстрирует тонус близкий к нормальному или даже пониженный, при вставании ассоциативные реакции при усилии по поддержке динамического равновесия вызывают видимое повышение мышечного тонуса. Пациент может иметь низкий мышечный тонус в проксимальном отделе руки с развитием сублюксации (подвывиха) плеча в сочетании с повышенным тонусом в кисти вплоть до контрактуры.
Методы определения мышечного тонуса: визуальный, пальпаторный, по степени сопротивления пассивным движениям в сегменте. При наличие у пациента постинсультной спастичности применяют оценку по шкале Ashworth (таб. 2).

Лечебная физкультура при постинсультной спастичности
При лечении спастичности важное значение имеет раннее начало занятий ЛФК. Во время занятий ЛФК в процесс вовлекаются компенсаторные механизмы для восстановления утраченных функций. Многократные повторения упражнений создают условия для новых рефлекторных связей.
При раннем проведении упражнений ЛФК у пациентов с мышечной спастичностью: улучшается работа сердечно-сосудистой системы, налаживается правильное дыхание, восстанавливается функция движения, снижается локально повышенный мышечный тонус и предупреждается развитие контрактур, укрепляются здоровые мышцы, улучшается эмоциональное состояние, происходит адаптация к социальному функционированию и, по возможности, как можно более ранний возврат к повседневным обязанностям.
Основные правила проведения лечебной гимнастики:
— в начале лечения применяют пассивные движения пораженными конечностями;
— переход от пассивных к активным движениям должен быть плавным;
— первыми выполняются упражнения для здоровой стороны тела;
— упражнения проделывают мягко, плавно, в медленном темпе, они не должны вызывать острых болей;
— начинают упражнения с проксимальных отделов, постепенно переходят к дистальным отделам;
— необходимо чередовать специальные упражнения с общеукрепляющими;
— занятия должны быть регулярными;
— упражнения следует повторять много раз, делать паузы для дыхания, следить за правильным и ритмичным дыханием;
— постепенно увеличивать физическую нагрузку;
— поддерживать позитивный эмоциональный фон во время занятий.
Методика лечебной гимнастики строится в зависимости от клинических данных и сроков, прошедших после острого заболевания и/или травмы, вызвавших появление спастичности. Обычно лечебную гимнастику назначают со 2–3-го дня с начала заболевания, после исчезновения явлений коматозного состояния. Противопоказанием служит тяжелое общее состояние с нарушением деятельности сердечно-сосудистой и дыхательной систем.
Методика применения ЛФК у пациентов с мышечной спастичностью различается в соответствии с тремя периодами восстановительного лечения:
Первый период — ранний восстановительный. Этот период длится до 2–х мес. В начале заболеваний вызывающих мышечную спастичность развивается вялый паралич, который через 1 — нед. сменяется спастическим, что приводит к формированию контрактур в сгибателях руки и разгибателях ноги.
В первые дни после острого заболевания и/или травмы применяют лечение положением, пассивные движения. Перед пассивными проводят активное упражнение на здоровой конечности, то есть пассивное движение предварительно «разучивается» на здоровой конечности.
Массаж для спастических мышц — легкий, применяют поверхностное поглаживание, для антагонистов — легкое растирание и разминание.
Второй период — поздний восстановительный. Начинается этот период с 2-го до 6 мес. после перенесенного инсульта.
Контрольные движения для оценки функции движения рук при центральных (спастических) парезах:
1. Поднимание параллельно прямых рук (ладонями вперед, пальцы разогнуты, большой палец отведен).
2. Отведение прямых рук с одновременной наружной ротацией и супинацией (ладони вверх, пальцы разогнуты, большой палец отведен).
3. Сгибание рук в локтевых суставах без отведения локтей от туловища с одновременной супинацией предплечья и кисти.
4. Разгибание рук в локтевых суставах с одновременной наружной ротацией и супинацией и удерживание их перед собой под прямым углом по отношению к туловищу (ладони вверх, пальцы разогнуты, большой палец отведен).
5. Вращение кистей в лучезапястном суставе.
6. Противопоставление большого пальца остальным.
7. Овладение необходимыми навыками (причесывание, поднесение предметов ко рту, застегивание пуговиц и т. д.).
Контрольные движения для оценки функции движения ног и мышц туловища.
1. Сгибание ноги со скольжением пятки по кушетке в положении лежа на спине (равномерное скольжение по кушетке пяткой с постепенным опусканием стопы до полного прикосновения подошвы к кушетке в момент предельного сгибания ноги в коленном суставе).
2. Поднимание прямых ног на 45–60° от кушетки (положение на спине, ступни параллельны, не касаются друг друга) — удержать ноги прямыми при некотором разведении, без колебаний (при большой тяжести поражения проверяют возможность поднимания одной ноги, при нарушении кровообращения не проверяют).
3. Поворот прямой ноги внутрь в положении лежа на спине, ноги на ширине плеч (свободный и полный поворот выпрямленной прямой ноги внутрь без одновременного ее приведения и сгибания при правильном положении стопы и пальцев).
4. «Изолированное» сгибание ноги в коленном суставе; лежа на животе — полное прямолинейное сгибание без одновременного поднимания таза; стоя — полное и свободное сгибание ноги в коленном суставе при разогнутом бедре с полным подошвенным сгибанием стопы.
5. «Изолированное» тыльное и подошвенное сгибание стопы (полное тыльное сгибание стопы при разогнутой ноге в положениях лежа на спине и стоя; полное подошвенное сгибание стопы при согнутой ноге в положении лежа на животе и стоя).
6. Качание голеней в положении сидя на высоком табурете (свободное и ритмичное раскачивание ног в коленных суставах одновременно и попеременно).
7. Ходьба по лестнице.
Постинсультные двигательные расстройства характеризуются (в большинстве случаев) нарушением как простых, элементарных, составляющих локомоции — сила, скорость, объем движений, так и более сложно организованных двигательных функций, например, «опора», «равновесие», «координация», которые объединены таким понятием, как «постуральная функция»; также одним из проявлений нарушений сложно организованных составляющих локомоции может быть и «pusher-синдром».
Pusher-синдром (от англ. push — толкать) — это синдром, который характеризуется изменением восприятия тела в отношении гравитации и который проявляется тем, что пациент при стоянии, ходьбе и даже сидя отталкивается непаретичными рукой и ногой, что не позволяет опираться на «здоровую» сторону и приводит к значительному ухудшению равновесия (рис. 11).

Развитие pusher-синдрома связывают с унилатеральным повреждением правого или левого заднелатерального таламуса и его связей или теменной доли. По некоторым данным, этот синдром встречается по данным различных авторов у 50% больных гемипарезом. При благоприятном исходе pusher-синдром регрессирует в течение 6 мес. По некоторым данным, pusher-синдром замедляет, но не ухудшает восстановление статолокомоторных функций. Было показано отсутствие тесной зависимости восстановления двигательных функций и регрессирования pusher-синдрома, однако при этом найдена связь данного синдрома с синдромом игнорирования.
Неглект или одностороннее пространственное игнорирование (англ. unilateral spatial neglect) — неврологический синдром, при котором больной с поражением мозга не реагирует на стимулы, предъявляемые в половине пространства, противоположной пораженной области. В ситуации развития неглекта пациент не может обнаружить стимул, ответить на него или сфокусировать на нём внимание. Неглект-синдром развивающийся у пациентов перенесших острое нарушение мозгового кровообращения может иметь несколько вариантов проявлений: репрезентативное игнорирование, моторное и сенсорное игнорирование. Каждый из вариантов неглекта требует при выборе реабилитационной программы добавления специальных комплексов упражнений направленных на коррекцию игнорирования. Среди таких реабилитационных мероприятий, как классические варианты активно-пассивной гимнастики, так и применение технологий биологической обратной связи, методов нейропсихологической поддержки, логопедической коррекции.
Репрезентативное игнорирование, связано с дефицитом памяти и репрезентации ранее полученной информации. Больной, страдающий этим видом пространственного игнорирования, игнорирует часть пространства, описывая его по памяти. Например, Bisiach and Luzzatti (1978 г.) попросили двух пациентов с поражением теменной коры описать по памяти площадь в Милане, на которой находились собор, магазины и дворцы. Пациенты представляли себя в одной из ориентаций по отношению к площади. Оказалось, что эти пациенты довольно точно описывали половину площади, но не могли описать вторую половину. Однако, после того, как их просили мысленно изменить своё положение, они вспоминали о игнорируемой перед этим половине площади, но начинали игнорировать ту, которую подробно описывали перед этим. Beschin и коллеги (1997 г.) описали пациента с поражением правой теменной доли, у которого не было явного дефицита зрительного восприятия (то есть, он мог описать, что он видит), но который не мог описать по памяти половину пространства.
Моторное игнорирование, выражающееся в дефиците инициации движений. Этот вид пространственного игнорирования связан не со сниженной способностью или полной неспособностью инициировать движение в сторону, противоположную поражению мозга, несмотря на то, что восприятие стимулов в этой половине пространства сохранено. Этот вид игнорирования может выражаться в неспособности инициировать движение руками, ногами, туловищем или глазами — в зависимости от пораженной зоны.
Сенсорное игнорирование, связанное с расстройством внимания. При этом виде пространственного игнорирования больной не может сфокусировать внимание на части пространства, противоположной поражению мозга. Как следствие, он либо совсем не ведает об объектах, находящихся в этой области пространства, либо имеет о них лишь смутное представление. Дефицит не связан с поражениями первичных сенсорных областей мозга, а связан с поражением зон, управляющих вниманием — как правило, правой гемисферы головного мозга.
ЛФК комплекс пассивных упражнений при двигательных нарушениях у постинсультных пациентов.
Исходное положение (и.п.): сидя, здоровая рука опущена. Ладонь методиста удерживает ладонь паретичной руки больного, другой рукой методист фиксирует локоть, кисть и пальцы в положении с отведенным I пальцем. Пассивное сгибание в плечевом суставе паретичной руки, возвращение в исходное положение. Движения выполняются выпрямленной рукой пациента. 10–12 повторений.
И. п.: сидя, здоровая рука опущена. Ладонь методиста удерживает ладонь паретичной руки больного, другой рукой методист фиксирует локоть, кисть и пальцы в положении с отведенным I пальцем. Пассивное отведение и приведение в плечевом суставе. Движения выполняются выпрямленной рукой пациента. 10–12 повторений.
И. п.: то же. Пассивная супинация и пронация в плечевом суставе паретичной руки. Движения выполняются выпрямленной рукой пациента. 10–12 повторений.
И. п.: сидя, здоровая рука опущена, методист одной рукой удерживает ладонь паретичной руки больного, другой фиксирует плечо. Пальцы и кисть паретичной руки в разогнутом положении. Пассивное сгибание и разгибание в локтевом суставе. 10–12 повторений.
И. п.: сидя за столом, предплечье паретичной руки лежит на столе, в среднем положении. Пассивное сгибание и разгибание во всех суставах II–V пальцев кисти. Движения выполняются изолированного в каждом суставе и совместно во II–V пальцах. 15–20 повторений.
И. п.: то же. Пассивное сгибание, разгибание, приведение, отведение, круговые движения I. 15–20 повторений.
И. п.: сидя на стуле лицом к столу, ноги на ширине плеч. Больную руку согнуть в локтевом суставе под прямым углом и положить на стол ладонью вниз (предплечье вдоль стола) с разогнутыми разведенными пальцами. Методист одной рукой прижимает кисть больного к столу, другой — поднимает вверх локоть паретичной руки, легко потряхивая.
И. п.: то же. Методист, сжав пальцы в кулак, растирает гребнем пальцев тыльную поверхность кисти больного от кончиков пальцев вверх.
И. п.: то же. Методист кистью одной руки обхватывает большой палец пациента, другой — все остальные и производит максимальное разгибание сложенных вместе четырех пальцев, одновременно отводит и разгибает большой палец пациента. В таком положении паретичная кисть удерживается в течение 1–2 мин., пока не наступит расслабление мышц.
И. п.: сидя на стуле лицом к столу, ноги на ширине плеч. Правой рукой методист фиксирует распрямленные пальцы паретичной кисти, а левой нажимает на кисть, придавливая ее к валику, одновременно отводя большой палец, и медленно, плавно производит с усилием разминание кисти.
И. п.: лежа на здоровом боку, сложить ладони, переплетая пальцы таким образом, чтобы I палец пораженной руки находился сверху I пальца здоровой.
Комплексная реабилитация больных с постинсультной спастичностью руки
Методист, стоя перед лицом больного, накладывает свою правую кисть вокруг плечевого сустава, фиксируя таким образом сустав. Локоть пораженной руки при согнутом предплечье он держит левой кистью с тем, чтобы осторожно, без боли, прижать головку плечевой кости к суставной впадине. Это исходная позиция, с установкой которой методист левой рукой производит медленно и плавно 5–10 движений небольшой амплитуды. После выполнения этих движений руку больного фиксируют косынкой (в и. п. сидя или стоя). В случае выраженного повышения мышечного тонуса — руку постепенно отводят от туловища (до горизонтального уровня) и методист производит описанные упражнения, фиксируя головку плеча в суставной впадине (задача: укрепление плечевого сустава).
И. п.: лежа на здоровом боку. Одной рукой методист удерживает локоть с согнутым предплечьем в положении пронации, ладонью другой руки удерживает кисть больного в разогнутом положении, а III пальцем отводит I палец в сторону. Приближая головку плеча к суставной впадине, как в предыдущем упражнении, поднимает руку больного вверх, отводит ее в сторону и назад (задача: отведение плеча вперед, вверх и в сторону).
И. п.: лежа на спине. Методист одной рукой держит локоть с наружной стороны, другой поддерживает кисть, но таким образом, что I палец накладывается на ее тыльную поверхность, а остальные — на ладонную поверхность; I палец пораженной руки нажатием кисти методиста отводится в сторону (задача: разгибание руки в локтевом суставе с отведением ее в сторону).
И. п.: лежа на спине. Супинацию и пронацию предплечья методист проводит с одновременным распрямлением пальцев и кисти одной рукой, а другой поддерживает руку больного за локоть.
И. п.: лежа на спине, сидя, стоя. Облегченное поднимание и опускание руки с помощью здоровой руки, шнура и блока (блоковый аппарат).
И. п.: лежа на спине, руки вдоль туловища, предплечья в среднем положении. Ладонь методиста удерживает ладонь паретичной руки больного, другой рукой фиксирует локоть. Пальцы и кисть в разогнутом положении с отведенным I пальцем. Пассивное сгибание в плечевом суставе паретичной руки, возвращение в и. п. 10–15 раз, темп медленный. Движения выполняются выпрямленной рукой больного по максимально возможной амплитуде. Дыхание произвольное.
И. п.: то же, пассивное отведение и приведение в плечевом суставе паретичной руки 10–15 раз.
И. п.: паретичная нога в корригированном положении, паретичная рука вдоль туловища. Активная супинация и пронация в плечевом суставе здоровой руки, 8–10 раз, темп средний, амплитуда полная.
И. п.: то же, паретичная рука выпрямлена, отведена от туловища на 15–20°. Ладонь методиста удерживает ладонь паретичной руки больного, другой рукой фиксирует локоть. Пальцы и кисть в разогнутом положении с отведенным I пальцем. Пассивное сгибание и разгибание в лучезапястном суставе паретичной руки, 10–15 раз, движения выполняются без перетягивания ослабленных мышечных групп.
И. п.: Лежа на спине. Паретичная выпрямленная рука отведена от туловища, кисть за краем кровати в среднем положении. Пальцы и кисти в разогнутом положении с отведенным I пальцем. Предплечье и кисть придерживаются руками методиста. Пассивное сгибание и разгибание в лучезапястном суставе паретичной руки. 10–15 раз. Движения выполняются без перетягивания ослабленных мышечных групп.
И. п.: то же, кисть на постели ладонью вниз, поддерживается рукой методиста, другая рука фиксирует паретичное предплечье. Пассивное отведение–приведение в лучезапястном суставе паретичной руки, 10–15 раз.
И. п.: лежа на спине. Паретичная нога в корригированном положении, паретичная рука вдоль туловища. Активное сгибание и разгибание во всех суставах пальцев кисти, 15–20 раз. Движения выполняются изолированно в каждом суставе и совместно во II, V пальцах, темп медленный, средний.
И. п.: то же. Пассивное сгибание, разгибание, отведение, приведение, противопоставление, круговые движения I пальца паретичной руки. 15–20 раз, темп медленный.
ЛФК комплекс активных упражнений (при умеренном парезе)
И. п.: Сидя на стуле, руки свободно опущены, ноги согнуты в коленных суставах под углом 90°. На вдохе — сведение лопаток, на выдохе — возврат, 4–6 раз. Дыхание с удлиненным выдохом.
И. п.: сидя за столом, методист фиксирует локтевой сустав, предплечье и кисть с разогнутым пальцами паретичной руки на большом мече, лежащем на столе. Активное отведение в плечевом суставе паретичной руки с помощью методиста (путем прокатывания мяча по столу). 6–8 повторений. Возвращение в и.п. осуществляется пассивно.
И. п.: сидя за столом, методист одной рукой фиксирует предплечье и разогнутую кисть паретичной руки на мяче, находящемся на столе, другой рукой плечо паретичной руки. Активное разгибание в локтевом суставе паретичной руки с помощью методиста (прокатывая мяч по столу). 6–8 повторений. Возвращение в и.п. осуществляется пассивно.
И. п.: сидя за столом, методист одной рукой фиксирует предплечье и разогнутую кисть паретичной руки на роликовой дорожке. Прокатывание кисти и предплечья по роликовой дорожке. 6–8 повторений. Возвращение в и.п. осуществляется пассивно.
И. п.: сидя за столом, больной кладет кисть пораженной руки на стол перед грудью, распрямляет ее ладонь и пальцы здоровой рукой, удерживает их в распрямленном состоянии и производит активные круговые движения локтем, оставляя кисть на поверхности стола. Во время движений локтя разгибание лучезапястного сустава достигает прямого угла.
И. п.: сидя, руки вдоль туловища. Поднимание рук вверх (вдох), опускание с подтягиванием колена поочередно к груди (выдох). По два раза для каждой ноги.
И. п.: сидя, руки к плечам. Круговые движения в плечевых суставах. По 10–12 раз в каждую сторону.
И. п.: стоя, ноги на ширине плеч, руки вверху. Опустить кисти, согнуть руки в плечевых суставах, уронить руки вдоль туловища, наклонить туловище. 3–4 раза (задача: добиться максимального расслабления мышц плечевого пояса).
И. п.: стоя, руки на поясе. Поднять плечи, опустить, соединить лопатки (локти назад), вернуться в и. п. 8–10 раз в каждую сторону.
И. п.: стоя, руки на поясе. Локти назад (вдох), с наклоном вперед и сведением плеч — выдох. 4–6 раз.
И. п.: стоя, ноги на ширине плеч, руки опущены. Руки через стороны поднять вверх (вдох), вернуться в и.п. (выдох). 4–6 раз.
И. п.: руки вдоль туловища, предплечье и кисть в среднем положении. Отведение при
Бұл серияда
- Басты
- ⭐️Медицина
- Алексей Яковлев
- Нейрореабилитация. Часть 2
- 📖Тегін фрагмент
