автордың кітабын онлайн тегін оқу Остеохондроз. Лечение и профилактика
Анастасия Фадеева
Остеохондроз. Лечение и профилактика
© ООО Издательство «Питер», 2012
* * *
Введение

У вас болит спина, немеет то рука, то нога, ни согнуться, ни разогнуться, иногда звенит в ушах, болит голова и преследует усталость… Вы уже не можете так активно двигаться, как раньше, от очень многого приходится отказываться. «Вот и все, старость пришла», – думаете вы и совсем расклеиваетесь. Ваше настроение и так давно на нуле. Тут еще эти невыносимые боли…
В один прекрасный момент вы не выдерживаете и идете к врачу. Результат обследования неутешительный: остеохондроз.
«Что же делать?!» – вы знаете, что это заболевание межпозвоночных дисков необратимо.
Однако не отчаивайтесь. Изношенному позвоночнику не вернуть молодость, но избавиться от болей, остановить процесс разрушения, улучшить качество жизни можно. И даже нужно.
Остеохондроз победить сложно. Вместе с тем невозможного ничего нет. Его лечение индивидуально и комплексно. При этом не следует заниматься самолечением или отмахиваться от болезни, думая, что и так пройдет: «Уже ведь не болит, ничего страшного, полежу – и все как рукой снимет». Боли в спине и шее могут свидетельствовать о различных серьезных заболеваниях, поэтому не советую вам шутить с этим. Обязательно посетите врача, лучше всего специалиста-вертебролога.
Вместе с тем в современном мире нужно быть подкованным во всем. Так что знания об остеохондрозе не помешают. Информированность о течении заболевания, его основных симптомах, осложнениях, лечении поможет не только более конструктивно разговаривать с врачом, но и «отловить» болезнь на ранней стадии, что облегчит борьбу с ней, а возможно, и предотвратит ее развитие.
Как бы банально ни звучало, но основа здоровья – это умеренные физические нагрузки и правильное питание. Излишества в еде и малоподвижный образ жизни стали настоящим бичом современного цивилизованного общества. Так что напомню общеизвестный алгоритм действий: займитесь собой – пересмотрите рацион, если ведете сидячий образ жизни, начните двигаться.
Растратить «запас прочности», заложенный в нас природой, легко, для этого не нужно прилагать много усилий. Наша жизнь сама способствует этому: частое переедание, постоянное сидение в мягком кресле, недосыпание, чрезмерное употребление алкоголя, курение, нервные перенапряжения, стрессы… Чтобы сохранить здоровье, отсрочить старость, нужно стараться. Принимайтесь за себя безотлагательно! Зачем откладывать на завтра то, что можно сделать сегодня? Не ставьте на себе крест. Остеохондроз – это не смертельное заболевание.
Не нужно впадать в депрессию. Плохое настроение, тяжелые и мрачные думы еще никому не помогли вылечиться. Смотрите на окружающий мир с оптимизмом. Посоветовавшись с врачом, лечитесь физкультурой, массажем, иглоукалыванием, водными процедурами. Не отчаивайтесь, если не получили ожидаемого результата сразу. Человеческий организм уникален, а лечение – процесс долгий.
К сожалению, остеохондроз рано или поздно настигает каждого: изменения в позвоночнике с возрастом неизбежны. Конечно, далеко не у всех после 40 лет болит спина, по коже «бегают мурашки», немеют конечности, наблюдаются спазмы мышц. В то же время остеохондроз может настигнуть вас и в молодости: без нагрузки (правильной!) мышцы позвоночника слабеют.
Повторюсь: следите за собой и работайте над своим здоровьем. Первое, что вы должны делать, – это контролировать свое питание, правильно организовывать труд и отдых и, конечно же, не забывать о физкультуре.
Надеюсь, эта книга поможет вам в борьбе с недугом позвоночника, поспособствует нормализации жизни, поднимет настроение и вселит веру и оптимизм. Не сомневайтесь, это уже немало. Знание и вера в комплексе – невероятная сила!
Глава 1. Остеохондроз – заболевание цивилизации

Давайте для начала разберемся, что же это за болезнь такая – остеохондроз.
Итак, при остеохондрозе повреждаются хрящевые поверхности костей внутри суставов. Заболевание может «пробраться» в любой сустав, но чаще всего поражаются межпозвоночные диски. К сожалению, остеохондроз с годами развивается практически у всех: позвонки просто изнашиваются, к тому же он не «жалеет» ни один отдел позвоночника. Ничего удивительного в этом нет. Позвоночник – единое целое. Так что, если скрутило поясницу, это не значит, что у вас здоровая шея. Боли являются своеобразным сигналом организма, призванным дать вам понять, в каком органе есть проблемы, какая система организма дает сбои.
Чтобы разобраться, что происходит с позвоночником при развитии остеохондроза, нужно хорошо представлять строение этого остова, к которому крепятся мышцы и кости нижних и верхних конечностей.
Итак, позвоночник состоит из 33–34 позвонков, в частности 7 шейных, 12 грудных, 5 поясничных, 5 крестцовых и 4–5 копчиковых (рис. 1.1.).
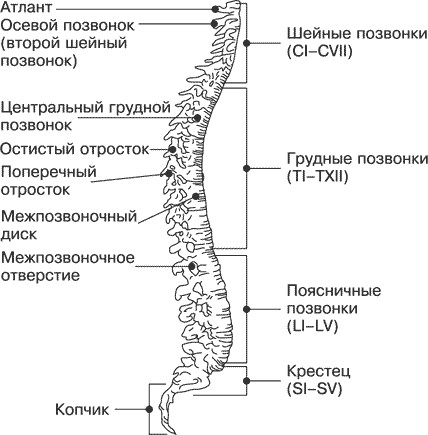
Рис. 1.1. Позвоночный столб
Позвонки шейного отдела в медицине принято обозначать CI – CVII, грудного – TI – TXII, поясничного – LI–LV, крестцового – SI – SV.
Все позвонки разделяются хрящевыми подушечками (межпозвоночными дисками), дугоотростчатыми суставами, образованными двумя верхними и двумя нижними суставными отростками, и соединяются последовательно, но не один над другим, а с определенными изгибами, что обеспечивает и гибкость позвоночника, и его большую устойчивость.
Спереди и сзади по телам позвонков проходят продольные связки. Дуги позвонков соединены желтой связкой, остистые отростки – межостистыми и надостистыми связками, а поперечные отростки – межпоперечными связками (рис. 1.2.). Все они помогают нам сгибаться, разгибаться, да и вообще двигаться.
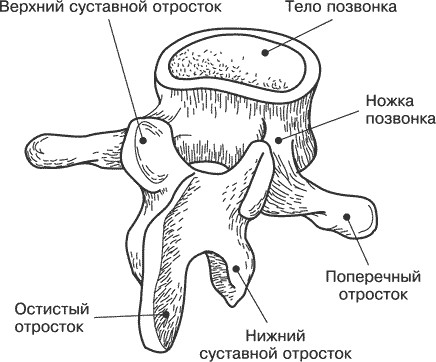
Рис. 1.2. Позвонок
Как правило, в шейном и поясничном отделах позвоночник выгибается вперед, в грудном и крестцовом – назад. Эти изгибы очень важны: они помогают нам держать тело вертикально.
Позвонки – не братья-близнецы. Поясничные позвонки массивнее шейных, их отростки более мощные. Это не случайно, ведь на них приходится большая нагрузка.
Дуги позвонков как бы держатся двумя ножками за тело позвонка, при этом обязательно образуется позвоночное отверстие, которое при скреплении всех позвонков перерастает в канал, наполненный спинным мозгом. Главная задача этого канала – защищать мозг от повреждений. Остистый отросток отходит от дуги назад, по бокам – два поперечных отростка, вверху и внизу – по два суставных отростка. В общей сложности от дуги каждого позвонка отходят по семь отростков.
Два позвонка, соединенные между собой двумя межпозвоночными суставами и межпозвоночным диском, называются позвоночным сегментом (рис. 1.3.).
Всего таких сегментов насчитывается 31. Однако, поскольку в позвоночном столбе имеется только 23 межпозвоночных диска (они отсутствуют между первым и вторым позвонками шейного отдела, а пять позвонков крестца срослись между собой), в движении нашего тела участвуют всего 24 сегмента. Тем не менее их более чем достаточно.
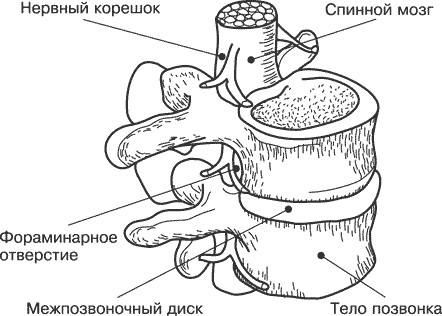
Рис. 1.3. Позвоночный двигательный сегмент
Межпозвоночные диски состоят из фиброзных колец и студенистого пульпозного ядра. Именно потому, что ядро заполнено студенистым веществом, состоящим из гликозаминогликанов, оно способно быстро набирать и отдавать воду, а это, в свою очередь, помогает уменьшать давление на позвоночный диск (рис. 1.4.).
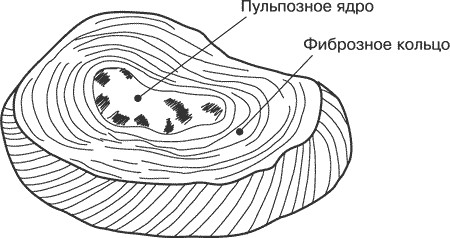
Рис. 1.4. Межпозвоночный диск
Гликозаминогликаны – это природные полисахариды, входящие в состав межклеточного вещества соединительной ткани, в том числе костной и хрящевой.
Полисахариды – сложные высокомолекулярные углеводы (крахмал, целлюлоза), состоящие из моносахаридов (глюкозы, фруктозы).
До 20–25 лет, пока мы растем, межпозвоночный диск будто испещрен сосудами, проходящими через позвонки. Так позвоночник питается. Как только организм перестает расти, эти сосуды зарастают.
Межпозвоночные диски соединяются между собой очень плотно: в месте соединения нет никакого движения,
...