автордың кітабын онлайн тегін оқу Ингаляционная терапия заболеваний респираторной системы у детей. Практическое руководство для врачей
Наталья Анатольевна Геппе
Ингаляционная терапия заболеваний респираторной системы у детей
Практическое руководство для врачей
Шрифты предоставлены компанией «ПараТайп»
При участии ООО КА «МедКом-Про»
© Наталья Анатольевна Геппе, 2023
В книге подробно описаны принципы и методы ингаляционной терапии заболеваний респираторной системы у детей. Представленная информация дает возможность практическому врачу персонализировать подход к лечению ребенка с учетом его заболевания, возраста, индивидуальных особенностей (поведенческого, социального, психологического характера) и поможет врачу в содружестве с пациентом и его родителями принимать решения в клинических ситуациях и совершенствовать реабилитационные мероприятия.
ISBN 978-5-0059-4934-9
Создано в интеллектуальной издательской системе Ridero
Оглавление
Под редакцией
Геппе Натальи Анатольевны — заведующей кафедрой детских болезней Клинического института детского здоровья им. Н. Ф. Филатова Сеченовского Университета, Заслуженного врач РФ, профессора, д.м.н.
При участии:
Геппе Наталья Анатольевна — д.м.н., профессор, (Москва)
Колосова Наталья Георгиевна — доцент, к.м.н. (Москва)
Кондратьева Елена Ивановна — профессор, д.м.н. (Москва)
Кондюрина Елена Геннадьевна — профессор, д.м.н.
(Новосибирск)
Павлинова Елена Борисовна — д.м.н., профессор (Омск)
Шаталина Светлана Игоревна — к.м.н., ассистент
(Москва)
Ревякина Вера Афанасьевна — д.м.н., профессор (Москва)
Фарбер Ирина Михайловна — к.м.н., ассистент (Москва)
Малахов Александр Борисович — д.м.н., профессор
(Москва)
Озерская Ирина Владимировна — к.м.н., доцент (Москва)
Денисова Анита Робертовна — ассистент, к.м.н. (Москва)
Титова Елена Леонидовна — к.м.н. (Москва)
Шахназарова Марина Далгатовна — к.м.н., доцент
(Москва)
Денисова Вероника Дмитриевна — к.м.н. (Москва)
Зеленская Вера Викторовна — профессор, д.м.н.
(Новосибирск)
Машукова Наталия Геннадиевна — к.м.н. (Москва)
Малышев Владимир Серафимович — д.б.н., к.т.н.,
профессор (Москва)
Малахова-Капанадзе Мария Александровна —
врач-пульмонолог (Моск. область)
Одинаева Нуринисо Джумаевна — д.м.н., профессор
(Моск. область)
Османов Исмаил Магомедтагироваич — д.м.н., профессор
(Москва)
Саввина Надежда Васильевна — д.м.н., профессор
(Якутск, Республика Саха Якутия)
Чепурная Мария Михайловна — д.м.н., профессор,
Заслуженный врач РФ (Ростов)
Чеботарева Татьяна Александровна — д.м.н., профессор
(Москва)
Хачатрян Лусине Грачиковна — д.м.н., профессор (Москва)
Бухаров Дмитрий Гермагенович — к.т.н. (Москва)
Полянская Ангелина Валерьевна — к.м.н., доцент (Москва)
Стройкова Татьяна Равильевна — к.м.н., доцент
(Астрахань)
Шамсиев Фуркат Мухитдинович — д.м.н., профессор
(Узбекистан)
Файзуллина Резеда Мансафовна — д.м.н., профессор
(Уфа, Республика Башкортостан)
Абдрахманова Сагира Токсанбаевна — д.м.н., профессор
(г. Нур-Султан, Казахстан)
Стома Игорь Олегович — Ректор ГомГМУ, д.м.н. (Беларусь)
Анджель Андрей Евгеньевич — зам. гл. врача по
медицинской части ГБУЗ Морозовская ДГКБ (Москва)
Глава 1. Понятие об ингаляционной терапии
Ингаляционная/аэрозольная терапия является основой приема лекарств при лечении заболеваний дыхательных путей как в домашних, так и в клинических условиях.
Разнообразные технологии генерации аэрозолей для доставки лекарства в легкие применяются у пациентов разных возрастных групп, включая неонатальный период.
Успешное проведение ингаляционной терапии зависит не только от правильного выбора препарата, но и способа доставки лекарства в дыхательные пути и от физиологического состояния дыхательных путей.
Существуют естественные, природного происхождения аэрозоли (хвойные посадки, пещеры, морской воздух и т.д.) и создаваемые искусственно аэрозоли, например галокамеры, а также аэрозоли, доставляемые с помощью специальных устройств с использованием препаратов, действующих в различных отделах и на различные составляющие патологического процесса в респираторном тракте.
Аэрозоль представляет собой особый тип смеси жидкости или твердого тела и газа, в рамках которой небольшие частицы жидкости или твердого тела равномерно распределены в объеме газа. К характерным свойствам аэрозолей относятся их способность сохранять взвешенное состояние, высокая подвижность молекул и частиц взвешенной жидкой или твердой фазы в объеме (за счет интенсивного броуновского движения), а также низкая вязкость подобной системы. Кроме того, частицы аэрозолей всегда оседают на поверхности при столкновении с ней (стенки воздухоносных путей).
1.1. История ингаляционной техники
С давних времен для лечения и профилактики заболеваний респираторного тракта люди применяли естественные аэрозоли, такие как морской воздух, частицы поваренной соли в соляных пещерах (рис. 1). Эти знания впоследствии послужили основой для создания целого направления в восстановительной медицине.

Другие лечебные аэрозоли также были известны с давних пор: семена белладонны и плоды облепихи сушили и поджигали, а дым применяли в качестве лечебного аэрозоля. До 60-х годов XX века применялся в своем роде оригинальный, но весьма спорный вариант аэрозольной терапии: дым «астма-сигарет» с белладонной и облепихой крушиновидной, содержащих атропин.
XIX столетие ознаменовалось развитием небулайзерной терапии. В первых небулайзерах использовались пары травяных отваров, широко применявшиеся в течение многих веков в традиционной медицине, эфирные масла, частицы которых, однако, были слишком велики, чтобы достичь нижних отделов респираторного тракта. Более поздние модели небулайзеров также продуцировали аэрозоли с довольно крупными частицами и до сих пор применяются в клинической практике для лечения заболеваний верхних отделов респираторного тракта.

Первые компрессорные небулайзеры появились в первой половине XX века, и на их основе были созданы современные эффективные компрессорные ингаляционные системы, которые также продолжают совершенствоваться (рис. 2). Аэрозольная терапия была разработана и применяется до настоящего времени исключительно для местного (топического) лечения заболеваний респираторного тракта [1, 2]. В то же время известно, что лёгкие обладают огромной резорбционной поверхностью, которая может рассматриваться в качестве «входных ворот» и для системной медикаментозной терапии [3].
Развитие ингаляционных систем значительно продвинулось за последние несколько лет. Научные исследования концентрируются большей частью на взаимодействии молекулы лекарственного вещества и прибора, генерирующего и доставляющего аэрозоль [4]. Результативность ингаляционной терапии зависит от количества лекарственного вещества, которое попадает в отделы дыхательных путей, участвующие в патологическом процессе.
В случае применения ингаляционных препаратов для местного лечения:
✓ концентрация лекарств в легких зависит от взаимодействия между различными легочными кинетическими процессами;
✓ кинетические процессы, в свою очередь, напрямую зависят от физико-химических характеристик лекарства, от устройства для ингаляции, физиологических параметров пациента;
✓ личностные характеристики пациента, такие как компетентность в технике ингаляции, могут существенно влиять на эффективность лечения.
Важные этапы, влияющие на результат терапии после вдыхания лекарственного средства:
(1) Осаждение частиц или капель лекарственного средства в разных отделах респираторного тракта: размер частиц определяет место осаждения лекарства.
Аэродинамический размер частиц от 1 до 5 мкм определяет характер осаждения в дыхательных путях человека (рис. 3).
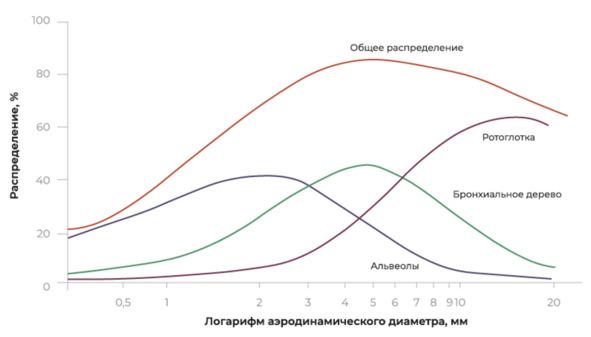
Вдыхаемый поток и скорость, с которой частицы аэрозоля вылетают из устройства и перемещаются по дыхательным путям, также оказывают сильное влияние на область осаждения в легких.
Как правило, более быстрое вдыхание приводит к увеличению осаждения в центральной и глоточной областях, тогда как более медленное вдыхание способствует более глубокому проникновению в дистальные, периферические отделы респираторного тракта.
Ингаляционное устройство, которое производит медленно движущийся аэрозоль с более мелкими частицами лекарственного средства, считается наиболее эффективным для осаждения в легких и проникновения в дистальные дыхательные пути.
Осаждение вдыхаемых частиц лекарственного средства в здоровых легких по сравнению с больными отличается, так как аэрозоль может накапливаться на уровне измененных стенок крупных и средних бронхов, препятствуя его проникновению на периферию.
(2) Растворение лекарства в жидкостях легких
Частицы лекарства, которые успешно достигли легких, должны растворяться в жидкостях эпителиальной выстилки. Этот процесс во многом зависит от физико-химических свойств лекарства и физиологических факторов.
(3) Преодоление процессов выведения и поглощения макрофагами
Естественные защитные механизмы, такие как мукоцилиарный клиренс в дыхательных путях и клиренс макрофагов в альвеолярном пространстве, могут способствовать удалению частиц медикаментов [6]. Биодоступность осажденных частиц лекарственного средства зависит не только от количества доставленного вещества, но и от процессов выведения, которые включаются сразу после ингаляции. То есть частицы лекарства попросту будут выводиться из респираторного тракта благодаря мукоцилиарному клиренсу. При этом частицы лекарства, попавшие в глотку изначально или через мукоцилиарный клиренс, впоследствии проглатываются и попадают в желудочно-кишечный тракт. Поэтому периферическое осаждение аэрозоля так важно для эффективности лечения.
Удаление частиц также может происходить и из альвеол, где осевшие частицы могут фагоцитироваться альвеолярными макрофагами и выводиться путем транспорта в лимфатические узлы, дренирующие легкие.
(4) Абсорбция (растворенного лекарства) тканью легких
Частицы лекарства, которые успешно преодолевают механизмы легочного клиренса и успевают растворяться в жидкости эпителиальной выстилки бронхов, затем могут абсорбироваться в легочную ткань.
Сегодня используются специально созданные для ингаляционной терапии фармацевтические препараты, что позволяет, с одной стороны, достигать максимального эффекта у каждого конкретного пациента и, с другой, избегать или максимально уменьшить возможные побочные эффекты.
Преимущества ингаляционной терапии
Ингаляционная терапия получила широкое развитие с середины XX века, что было обусловлено значительными преимуществами подобного средства доставки медикаментов, а именно:
• при ингаляции препарат поступает непосредственно в дыхательную систему, являющуюся органом-мишенью при различных острых и хронических бронхолегочных заболеваниях;
• некоторые лекарственные вещества в форме аэрозолей приобретают более высокий терапевтический индекс (т.е. оптимальное отношение благоприятного эффекта к побочному действию);
• можно использовать различные формы препаратов: растворы и их комбинации, порошки, суспензии;
• возможно одновременное проведение ингаляции и физиотерапии (например, с помощью устройств, создающих постоянное или переменное сопротивление выдоху);
• быстрый лечебный эффект;
• при доставке непосредственно в дыхательные пути для наступления лечебного эффекта требуется меньшая доза медикамента по сравнению с другими способами лечения;
• уменьшение побочных эффектов системного характера.
1.2. Виды ингаляционных средств доставки и принципы генерации аэрозоля
Для доставки жидких и порошковых лекарственных форм существуют различные типы ингаляторов:
— дозирующие аэрозольные ингаляторы (баллонные спреи) — ДАИ;
— дозирующие порошковые ингаляторы — ДПИ;
— небулайзеры.
Ранее хлорфлюорокарбон (CFC-фреон) использовался как главный носитель в дозирующих аэрозольных ингаляторах (ДАИ). В 1987 г. проведено совещание с участием 24 стран, где были согласованы главные направления прекращения выпуска продукции с использованием CFC-фреона. Это соглашение было определено как «Монреальский протокол». В настоящее время во всех европейских странах и в России исключено использование фреоновых носителей. Альтернативными CFC пропеллентами являются гидрофлюорокарбоны HFA134а и HFC227 (также известные как гидрофлюороалканы HFA134а и HFC227). Альтернативой дозированным аэрозольным ингаляторам с пропеллентом являются ингаляционные техники без пропеллентов, в том числе небулайзерная технология с использованием растворов и суспензий лекарственных веществ, а также порошковые ингаляторы.
Техника ингаляций с использованием ДАИ
В дозирующих аэрозольных ингаляторах образуется аэрозоль с высокой начальной скоростью (30–50 м/с) и капли с начальным диаметром около 30 мкм [7] (рис. 10).
У многих детей и взрослых бывают трудности с выполнением всех рекомендаций по использованию ингалятора. В результате неправильной техники ингаляции лекарство не попадает в дыхательные пути и ожидаемого улучшения не наступает. Это может усилить беспокойство и страх ребенка и родителей, повлиять на приверженность пациента к лечению. Неправильная техника ингаляции может быть причиной плохого контроля над симптомами БА [8]. Поэтому очень важно неоднократно продемонстрировать пациенту правильную технику ингаляции при использовании ДАИ (это касается также и других средств доставки лекарств) и убедиться, что пациент ее освоил.
В отечественных и международных клинических рекомендациях отмечается важность проверки техники ингаляции при каждом визите пациента к врачу [8].
Для оптимизации доставки аэрозоля в дыхательные пути рекомендуется использовать ДАИ со спейсером [9]. По данным недавно проведенного исследования среди детей 6–18 лет с БА все этапы правильной техники ингаляции ДАИ выполняют только 60% пациентов [10].
Особенно сложным для детей является необходимость встряхнуть некоторые ингаляторы перед использованием (по крайней мере 3 раза), выдохнуть перед использованием ингалятора, а также выполнить медленный и глубокий вдох при распылении лекарства и затем задержать дыхание, досчитав до 5 [10].
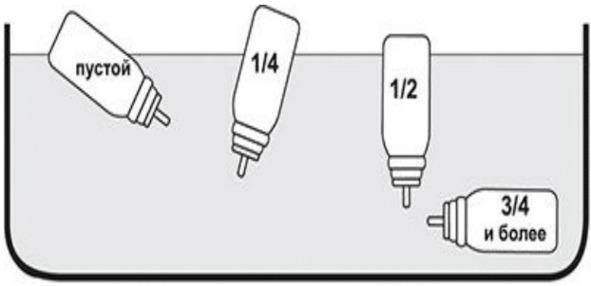
Дозированные аэрозольные ингаляторы (ДАИ) могут оказаться менее эффективными при низких температурах. При охлаждении баллончика рекомендуется достать его из пластикового футляра и погреть руками в течение нескольких минут. При отсутствии счетчика доз существуют методы определения примерного остатка лекарственного препарата в ДАИ (рис. 4).
Доставка в ДАИ используется как для монопрепаратов (бронхолитики, ингаляционные глюкокортикостероиды), так и для двукомпонентных препаратов (ингаляционные глюкокортикостероиды+бронхолитики — РАПИХАЛЕР).
Для доставки тиотропия бромида (пролонгированный бронхолитик, м-холиноблокатор) создан специальный аэрозольный ингалятор многоразового использования Респимат. В этих устройствах жидкая форма лекарственного вещества выбрасывается через множество узких отверстий, размеры и геометрия которых позволяют образовывать респирабельные частицы с высокой точностью доставки. Пропелленты в таких ингаляторах не используются.
При проведении ингаляции пациент обучается правильной технике: обхватить мундштук ингалятора плотно губами — - — синхронно с началом вдоха нажать на баллончик ингалятора — — — задержать дыхание на несколько секунд — — плавно выдохнуть.
Для пациентов со среднетяжелой и тяжелой БА, с ослабленной силой вдоха или предпочитающих ДАИ создан Рапихалер — ДАИ (Симбикорт®) со счетчиком доз.
Ингаляции с использованием ДАИ со спейсером
Для многих пациентов, особенно раннего, дошкольного возраста, в период обострения выполнить правильный маневр техники ингаляции не представляется возможным. В этих ситуациях ДАИ используется со спейсером, при необходимости дополняется лицевой маской. ДАИ соединяется со спейсером, пациент помещает в рот мундштук или к лицу плотно прикладывается лицевая маска, и производится впрыск одной дозы препарата. Пациент делает несколько спокойных вдохов в течение 10–15 секунд, затем при необходимости ингаляция повторяется.
Существуют спейсеры различной формы и размеров. Предпочтение следует отдавать большим клапанным спейсерам. Клапан находится перед мундштуком. На вдохе клапан открывается, и лекарство поступает в дыхательные пути; на выдохе клапан закрывается, и лекарство сохраняется в баллоне спейсера. Эти спейсеры разборные, их легко мыть (рис. 5, 6).

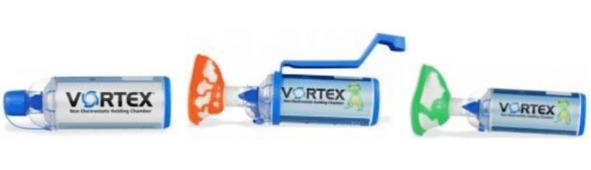
При использовании спейсера значительно упрощается техника ингаляций, так как отпадает необходимость синхронизировать вдох с моментом доставки препарата, что детям выполнять особенно сложно; меньше лекарства оседает в полости рта и глотке; лекарство глубже проникает в дыхательные пути. Для детей до 5 лет больше всего подходят спейсеры, имеющие специальные маски, закрывающие нос и рот ребенка (ОптиЧамбер, Vortex, Бэбихалер). Использование таких спейсеров, как Volumatic, открытый спейсер-синхронер, одинаково эффективно у взрослых и у детей.
Систематические обзоры показали, что при правильной технике ингаляции ДАИ со спейсером сравнимы по эффективности, как небулайзер [13, 14]. GINA рекомендует использовать у детей до 3 лет с БА ДАИ со спейсером и лицевой маской, а у детей 4–5 лет — ДАИ со спейсером [9, 15].
ДАИ, активируемые вдохом
Такие ингаляторы подходят пациентам, которые предпочитают аэрозольную форму лекарства, но испытывают трудности с применением обычного дозирующего аэрозольного ингалятора. Поступление лекарства активизируется только после начала вдоха. Преимущества этой группы устройств — в отсутствии необходимости координирования вдоха и нажатия на баллончик ингалятора: доза лекарства проникает в дыхательные пути при начале вдоха пациента из ингалятора, что увеличивает эффект от лечения, облегчает обучение пациентов технике ингаляции. В отличие от дозированных порошковых ингаляторов требуется в 2–3 раза меньшее усилие при вдохе лекарства.

Однако после ингаляции препарата большая часть дозы может задерживаться в ротоглотке или в ингаляционном устройстве и только около 25% от введенной дозы попадает в дыхательные пути и может абсорбироваться в легких.
Порошковые дозирующие ингаляторы (ПДИ)
Ингаляторы, содержащие лекарственное вещество в порошке, разделяются по способам использования:
• лекарство встроено в ингалятор;
• к ингалятору прилагается лекарственная форма в виде капсулы с порошком.
Применение порошковых ингаляторов основано на создании турбулентных потоков, когда сильная струя воздуха разбивает крупные частицы лекарственного вещества, в результате чего они проникают в нижние отделы дыхательных путей. Многие пациенты предпочитают ДПИ. Ингалятор удобен, прост в использовании, что положительно сказывается на приверженности к лечению [10]. Несмотря на простоту использования, ДПИ требуют определенной кооперации и скорости воздушного потока на вдохе. Дети могут успешно использовать ДПИ, как правило, начиная с возраста 4–6 лет.
Первым в форме сухого вещества был создан кромогликат натрия. Использовалась капсула с препаратом, который ингалировался через специальное устройство — Спинхалер. Затем были созданы Дискхалеры, в которых 4–8 доз глюкокортикостероида находятся в блистере, позже — мультидозовые средства доставки, среди которых Мультидиск и контейнерные (Турбухалер). В ДПИ новолайзер реализован тройной контроль техники ингаляции («вижу, слышу, ощущаю»). Правильное использование ингалятора Турбухалер среди детей 6–18 лет достигает 80%, а порошковых ингаляторов с прокалываемой капсулой — лишь 58% [10].
Очень важный аспект при использовании ДПИ — влажность окружающей среды или влага, попадающая от пациента. Возможна агрегация сухой пудры в гранулы, что снижает эффективность ингаляции. ДПИ обеспечивают эффективный, дружественный к окружающей среде контроль астмы.
Статистически установлена эквивалентность препаратов ДПИ и ДАИ (Симбикорт®Турбухалер® и Симбикорт® Рапихалер) 80 мкг +4,5 мкг/доза или 160 мкг +4,5 мкг/доза.
Небулайзеры
Важное место в Национальной программе «Бронхиальная астма у детей. Стратегия лечения и профилактика» [16] уделяется небулайзерной терапии как эффективному методу доставки лекарственных веществ у детей. Небулайзерами называют ингаляционные устройства для распыления раствора или суспензии до аэрозоля с мелкодисперсными частицами.
У каких категорий пациентов чаще встречается ограничение скорости вдоха и которым может больше подойти ингаляция через ДАИ или небулайзер?
• Дети младшего возраста с БА [17];
• Дети c тяжелой БА [18];
• Дети с БА и ожирением [19].
Преимуществом небулайзера является возможность доставки лечебной дозы лекарственного вещества в легкие, а также возможность одновременного использования нескольких лекарственных веществ. Небулайзеры требуют очистки и дезинфекции. Небулайзеры различаются по дизайну и принципу действия. Различают три основные группы небулайзеров: струйные, ультразвуковые и мембранные.
Модификации компрессорных (струйных)
