автордың кітабын онлайн тегін оқу Самое главное о женском здоровье. Вопросы ниже пояса
Елизавета Гребешкова
Самое главное о женском здоровье
Вопросы ниже пояса
© Гребешкова Елизавета., текст, 2024
© ООО «Издательство АСТ», 2024
Введение
Женский организм – это уникальная система, которая обеспечивает саму жизнь. Девочка рождается, ра-стет, дает жизнь детям, кормит их своим телом. Беско-нечный круг жизни не прерывается именно благодарянам – женщинам. Наш полный загадок внутренний мир (во всех смыслах) – венец природы. Только мы можем этот венец передать дальше.
Прекрасное женское тело, тайны его функционирования, основы нашего поведения и мыслей – все в нем. Каждая из нас – это вселенная со своими законами и правилами.
Последние 70 лет нас пытаются убедить, что нашетело – не такое. Недостаточно подтянутое, стройное или в нем не хватает жира, что мы недостаточно здоровы, недостаточно даем своим детям, даже еще не рожденным, что мы недостаточны. Но мы максимально достаточны. Женское тело – самая совершенная биологическая система. И даже наши «несовершенства» (большинство из которых навязаны нам поп-культурой) – наши сильные стороны.
Я проведу вас по самым тайным уголкам нашего прекрасного тела. Вашего прекрасного тела. Посмотрим на него, поймем, как оно работает и зачем, познаем тайны мироздания. Ведь именно женское тело когда-то привело в этот мир каждого живущего в нем человека.
Эта книга написана с большой любовью и вниманием одной из женщин для всех женщин мира.
Глава 1
Наше тело
Самое сложное в моем рассказе – найти точку «входа». Найти тот момент, с которого все начинается. Это извечная загадка, что первичнее – курица или яйцо. Откуда мне начать повествование? Может, с момента оплодотворения яйцеклетки? Но ведь яйцеклетка откуда-то тоже взялась, каким-то удивительным образом она сейчас в маточной трубе, и встретила там сперматозоидов, из которых выберет себе партнера для формирования нового организма. Поэтому я начну со строения женщины.
На время отвлечемся от момента истины в маточной трубе и поговорим о том, что окружает нашу яйцеклетку. Никуда не уходи, детка, мы скоро!
Половая система женщины включает в себя:
1) Половые органы.
2) Молочные железы.
3) Отделы головного мозга.
4) Эндокринные железы.
Половые органы делятся на две группы: внутренние и наружные.
Наружные половые органы
Лобок
Лобок представляет собой возвышение над лонным сочленением, покрытое волосами. Относительно волос все-гда очень много вопросов: какое их количество нормально, а какое нет, где они должны быть, а где нет. На лобке волосы должны быть в области паха, на бедрах тоже могут быть жесткие темные (или светлые, зависит от вашего организма) волосы. В области ареолы соска могут быть волосы, в области белой линии живота, над верхней губой, на ягодицах, на голенях и предплечьях тоже могут быть волосы. Гирсутизм – повышенное оволосение, которое так часто у себя подозревают женщины, на самом деле не такое уж частое явление. Существуют специальные таблицы и шкалы, которые определяют наличие гирсутизма.
Клитор
Клитор – небольшой орган, который имеет структуру, похожую на (внимание!) половой член. Клитор состоит из пещеристого тела, имеющего внутри себя пустоты, заполненные кровью. При возбуждении, эти пустоты заполняются кровью. Полная аналогия с половым членом.
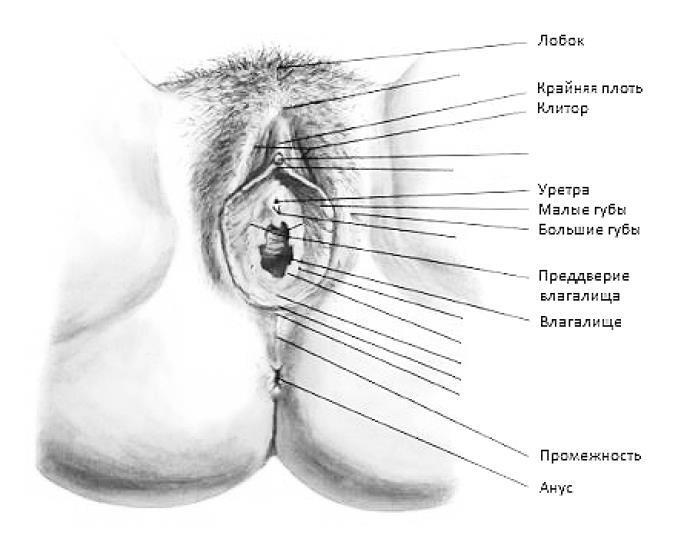
Рис. 1
И раз мы начинаем с клитора, сразу поговорим о женском оргазме.
Женский оргазм, в отличие от мужского, возникает в голове, а не в половых органах. Да, участие последних важно, но у женщин оргазм – работа головного мозга. У мужчин оргазм связан с прохождением семени через половые органы.
С точки зрения функции, у женского оргазма их две: физическая и психологическая. Физическая связана со снятием спазма мышц, избавлением от застоя в сосудах. Психологическая – это расслабление.
Существуют несколько видов женского оргазма:
• оргазм, связанный со стимуляцией клитора;
• оргазм, вызванный стимуляцией вагинальной зоны;
• оргазм, вызванный преимущественным напряжением мышц (миотонический);
• оргазм, вызванный преимущественно психоэмоциональной стимуляцией (например, во сне);
• оргазм, вызванный стимуляцией внегенитальных зон;
• сочетанный.
Кроме того, оргазмы могут быть однократными или повторяющимися, множественными и протяженными. При большинстве случаев женского оргазма не выделяются никакие дополнительные жидкости, только смазка половых путей. Но бывает оргазм, при котором выделяется жидкость из уретры и парауретральных желез, так называемый «сквирт» или мокрый оргазм. О том, как так получается, мы поговорим дальше.
Малые половые губы
Малые половые губы представляют собой две кожных складки между большими половыми губами и входом во влагалище. Спереди, соединяясь, они образуют крайнюю плоть – клитор. Малые половые губы могут быть любых размеров и цвета. Это все абсолютная норма. Чаще всего малые половые губы выступают за область больших половых губ.
Почему так заостряю внимание на нормальности разных видов и форм половых губ? Огромное количество информации – от видео для взрослых до женских форумов – имеют посыл: «именно ваши половые губы не такие». Их надо отбелить, отрезать, ушить, перешить, видоизменить. Ведь у всех половые губы вот такие – маленькие, а именно у тебя – не такие. Это абсолютно преступная стигматизация! Любые половые губы являются физиологичными. По статистике, как раз малые половые губы, выходящие за пределы больших половых губ, встречаются намного чаще. Это ж мировая забава: выбрать признак, который встречается реже всего, объявить его единственно допустимым, наслаждаться прибылью от продажи средств, которые обещают «стать такой же, как все!». Мы пережили таким же образом период «героинового шика» в 2000-х, когда женщина считалась красивой только на грани смерти от истощения. Девочки-модели умирали от голода, простые девочки умирали от голода в стремлении достичь заветного «правильного» формата.
В 21 веке новый план извлечения прибыли заключается в том, чтобы сказать вам, что цвет вашей промежности недостаточно светлый, а половые губы слишком большие.
Вы должны быть в курсе этого обмана. Любые половые губы являются нормальными! Цвет промежности в норме отличается от цвета остальных участков кожи, как правило, он несколько темнее – у кого-то сильно темнее, у кого-то незначительно. Это не признак болезни, инсулинорезистентности или еще чего-то ненормального. Это физиология женской половой системы.
Бывают ситуации, когда малые половые губы действительно доставляют дискомфорт. Например, растираются бельем до ссадин и даже кровоточат. В таких случаях, и правда, проводится пластическая операция, и половые губы уменьшаются.
Операция не самая простая, откровенно говоря. Ведь место оперативного вмешательства отлично кровоснабжается, имеет широкую сеть нервных волокон, и нужно все это не перерезать и не повредить. Ведь кровотечение, в случае чего, будет массивным и совсем не наружным. Кровь идет по внутренней стенке влагалища в клетчатку вокруг влагалища и половых органов. Можно легко получить кровопотерю в районе литра и не иметь наружного кровотечения. Помимо кровотечения, могут пересечь нервные волокна, а хотелось бы иметь чувствительность в половых органах, правда?
В общем, ваша задача осознать, что отрезать себе половые губы – операция непростая, а значит, надо очень внимательно подумать, а почему, собственно, вы хотите эти губы отрезать? Ваше это желание или поп-культуры? Почему вы решили, что ваши губы не такие? А если же операция вам действительно нужна, то сделать нужно ее у хорошего пластического хирурга, а не в ларьке пластическо-хирургической направленности.
Интересный факт про целлюлит
Раз у нас зашел разговор о стандартах внешности, навязанных обществом, просто невозможно пройти мимо истории возникновения целлюлита в том виде, в котором мы все о нем сегодня знаем.
С точки зрения медицинской науки, целлюлит – это воспаление подкожно-жировой клетчатки. Серьезное заболевание, требующее незамедлительного лечения. Не сильно похоже на то определение, которое всплывает у нас в голове при упоминании слова «целлюлит», правда?
Дело в предприимчивой женщине – Николь Ронсар, которая в 1973 году выпустила книгу «Целлюлит», где называла этим определением бугристость кожи на бедрах женщин. Николь владела салоном красоты во Франции, затем переехала с мужем в США, где тоже открыла косметологический салон. Судя по всему, салон не особо приносил прибыль, и находчивая женщина сделала ход конем: объявила абсолютно нормальное строение женских ног противоестественным и предложила способы борьбы с таким «безобразием».
Начало 70-х годов – это время все еще довольно длинных юбок у большинства женщин и необтягивающей одежды. В этот момент произошел переворот в мире косметологической индустрии – теперь стало важно не только то, что видно: лицо, волосы, обувь, но и то, что под одеждой. Впервые в истории женщинам навязывалась необходимость выглядеть особым образом даже под одеждой, даже там, где никто ничего не видел, кроме них самих.
В книге женщинам рассказывали, как отвратительны их бугорки на бедрах, а сама книга точно называлась «Целлюлит. Эти шишки, бугорки и выпуклости, от которых вы не могли избавиться ранее». Но ранее никто и не пытался от них избавиться. Ранее никто и не мог подумать, что такое строение тела является ненормальным. В книге Николь объясняла причины возникновения целлюлита псевдонаучной теорией о формировании какой-то гелеобразной субстанции под кожей, от которой каждой женщине надлежало избавиться. Неизвестная анатомии и физиологии «гелеобразная субстанция» была следствием «токсичного питания». Для решения «проблемы» автор предлагала рациональное питание, физические нагрузки, массажи и косметологические процедуры. Самое удивительное, что изложенные рекомендации, и правда, были рабочими, ведь целлюлит исчезает при соблюдении принципов здорового образа жизни. Но проблема состоит в том, что до этой книжонки никто не задумывался, что бедра женщин могут быть «не такими».
Только вдумайтесь, огромная многомиллиардная машина косметологических компаний, средств для похудения и «от целлюлита», все это – последствия того, что одна женщина направила свой пальчик на бедра других женщин и сказала свое: «Фу!». Только бизнес и ничего личного, а все человечество вот уже пятьдесят лет стоит стыдливо перед тем же пальчиком и тратит деньги, чтобы избавиться от этого осуждения.
Кроме того, были проведены исследования, которые доказали, что женщине критически необходимо иметь хоть какую-то жировую массу в области бедер и живота для нормального развития головного мозга ее детей. Именно внутриутробно закладывается весь потенциал развития будущих поколений. И для сравнения у женщин с индексом массы тела ниже нормы больше проблем со здоровьем, вынашиванием детей и их нормальным формированием, чем у женщин с нормальным или избыточным индексом массы тела.
«Целлюлит» в том понимании, в котором мы привыкли о нем слышать и говорить сегодня, – понятие исключительно эстетическое. А все, что относится к эстетике – вопрос индивидуальных предпочтений. Просто задайтесь вопросом, откуда у вас именно такие, а не другие представления о красоте тела? Кто вам сказал, что красиво, а что безобразно?
В связи с моей работой и в связи с крупным блогом, в котором почти все читательницы – женщины, я много общаюсь с женским полом разных возрастных, социальных и интеллектуальных категорий. В своем блоге я регулярно поднимаю вопросы красоты, принятия, неосуждения и предоставления выбора каждой женщине проявляться так, как она хочет. И каждый раз, поднимая вопросы внешнего вида тела, я сталкивалась с примерами отсутствия какого-либо понимания стандартов красоты. Молодые, вроде бы образованные женщины искренне считали, что «красота» – это неоспариваемый, словно повисший в воздухе стандарт, к которому все должны стремиться, объективность которого не обсуждается. Факты, что «красивое тело» – это только часть поп-культуры, ставили в тупик.
Я – ребенок девяностых, молодость моя пришлась на «героиновый шик» 2000-х годов. В моей молодости чуть ли не каждый месяц умирала очередная модель от истощения. Это не останавливало ни индустрию в общем, ни моих сверстниц в частности. Худое истощенное тело с торчащими костями отовсюду – было пределом мечтаний. Юным девушкам, молодость которых началась лишь сейчас, с примером «красивого тела» в виде Кардашьян и ее выдающихся форм, нас не понять. А мы ведь даже не разные поколения! Между нами от силы десять лет разницы, а понятия красоты уже изменились! Неужели не ясно, как призрачны и нелогичны эти «стандарты»?
История с возникновением «целлюлита» – яркий, впечатляющий и только первый случай в целой череде навязанных стандартов. И да, они все связаны с женским телом, о котором мы с вами ведем этот разговор.
Есть еще один прекрасный орган женской половой системы – молочные железы. Молочные железы точно так же имеют рецепторы к половым гормонам, как и влагалище, матка или яичники. С точки зрения функциональности – это, и правда, очень важно. Ведь единственная функция молочных желез – кормить новорожденного ребенка молоком. Чтобы можно было синхронизировать начало выделения молока с началом кормления ребенка – родами – необходимо, чтобы в железе были рецепторы к половым гормонам. Есть один важный гормон для запуска и поддержания процесса грудного вскармливания – пролактин. Но не только он один осуществляет контроль за работой молочных желез. И эстрогены, и прогестерон тоже принимают участие. Подготовка к будущему грудному вскармливанию начинается чуть ли не каждый менструальный цикл. Ведь прогестерон – гормон второй фазы менструального цикла – действует и на молочные железы. В случае беременности прогестерон продолжает вырабатываться и действовать на половые органы. Молочные железы увеличиваются в объеме, сильнее отекают и наполняются кровью. Все это необходимо для того, чтобы молочные железы в нужный момент – после родов – сразу могли начать питать ребенка.
Молочные железы тысячелетиями были «на фронте» женственности как таковой. И даже в таком, казалось бы, стандартизированном органе по вопросам красоты, были особенности. В разные эпохи и периоды воспевалась совершенно разная форма молочных желез. В период до Французской революции женская грудь Марии-Антуанетты была на пике моды. Согласно легенде, именно с ее бюста отлили форму бокалов для шампанского. Купе, креманка, шампанка – можно найти несколько названий этой формы. Ясно одно – пышными формами идеал красоты не обладал. Сравним с грудью идеалом 90-х. Понимаете, насколько огромная разница?
Часто женщин очень беспокоит, что их молочные железы несимметричны или разной формы и размера. Согласно статистике, от 5 до 81 % молочных желез не являются симметричными. Почему такая большая разница в цифрах? Разные исследования изучали разную степень выраженности асимметрии. Так что, если ваша грудь разного размера и формы – это абсолютная норма.
Но даже и это еще не все, что беспокоит женщин в их молочных железах. Волосы. Почему-то большинство считает, что волос на коже молочной железы быть не должно. Это не так. Даже темные стержневые волосы на коже в области ареолы – абсолютная норма. Даже множественные волосы в области ареолы могут быть вариантом нормы. Гирсутизм, которого все женщины так опасаются и который ставят врачи узи во время исследования, – многокомпонентное понятие, диагноз, который устанавливается по специальной шкале, которая учитывает не только волосы на ареолах, а еще как минимум восемь других зон. Если вам не нравятся эти волосы с эстетической токи зрения, их можно удалить – пинцетом или любым другим способом эпиляции. Это сделать можно, вы не вредите своим молочным железам, ведь волосы растут только в коже.
Молочная железа имеет на вершине возвышение – сосок, в котором открываются молочные протоки – полые трубки, которые ведут от всех долек железы. Вокруг сос-ка есть участок пигментации кожи – ареола. Размер и цвет пигментации варьируются очень сильно. Сосок – это подвижная структура. В его толще есть специальные мышечные волокна, которые обеспечивают эрекцию сос-ка во время возбуждения или во второй фазе менструального цикла. В отличие от эрекции клитора, эрекция соска – это сокращение мышечных волокон, а не увеличение кровенаполнения.
На области ареолы есть множество мелких возвышений. Это железы Монтгомери – рудиментарные молочные железы. Рудиментарные означает, что эти органы утратили свое значение в процессе эволюции, видоизменились и на данный момент не выполняют особой функции. К таким органам человека относится копчик, ушные мышцы, зубы мудрости и клыки, Дарвинов бугорок (бугорок на верхней части ушной раковины, как аналог за-остренной ушной раковины некоторых животных).
У молочной железы несколько составляющих – дольки железы, вокруг которых располагается соединительная и жировая ткань. Чем-то молочная железа похожа на мандарин: внутри находятся дольки, а вокруг – окружающие вспомогательные ткани. Именно от количества жировой ткани и соотношения с железистой тканью зависит внешний вид молочной железы и ее реакция на снижение веса.
Помните эти шутки, что грудь покидает нас в процессе похудения первой, а вот живот задерживается максимально надолго? Это не шутки. Если в молочной железе большое количество жировой ткани, грудь сильно похудеет вместе с вами. Если железистой ткани много, а жировой не очень, грудь останется на месте даже в процессе похудения.
Узнать, сколько в вашей молочной железе жировой ткани, можно только на процедуре узи или маммографии.
Такое «мандариновое» строение молочной железы – еще одна причина для повышения тревожности женщин. При прощупывании молочной железы она может ощущаться комочками, отдельными участками. Женщины могут посчитать это опухолью. Однажды у меня была на приеме молодая девушка, которая прощупала под молочной железой ребро и посчитала, что у нее терминальная стадия рака. Ведь образование очень плотное. Именно поэтому самопальпация – не самый надежный метод диагностики заболеваний молочных желез. Лучше обратиться к гинекологу или маммологу, чтобы вам составили ваш личный план обследования молочных желез с помощью диагностической аппаратуры согласно вашему возрасту и семейным случаям заболеваний молочных желез.
Пальпация молочных желез врачом не сильно отличается от самопальпации – диаметр выявленных таким способом образований намного больше, чем разрешающая способность УЗИ-аппаратуры, рентгена или МРТ. А вся задача обследований молочных желез заключается в выявлении заболевания на раннем сроке, чтобы максимально успешно его пролечить. На сегодняшний день даже злокачественные заболевания молочной железы прекрасно поддаются лечению. Главное – выявить их на ранних стадиях.
Итак, основная функция молочной железы – это кормление ребенка после его появления на свет. И человечество прошло путь от отказа женщин из высших слоев общества кормить грудью до резкой зацикленности на грудном вскармливании.
В XVII–XVIII веках женщины (кто мог себе позволить финансово) не спешили кормить своих детей своим же молоком. Королева Виктория терпеть не могла грудное вскармливание (как и младенцев) и настойчиво советовала своим приближенным дамам не заниматься этим действом. В XXI веке не кормить своего ребенка грудью сродни предательству. Сегодня от нападок надо уже защищать женщин, которые не кормили своих детей. От осуждения в семье до осуждения в лечебных учреждениях. Такая женщина словно совершила преступление. Мне кажется, что употребление алкоголя во время беременности порицают куда меньше, чем отсутствие грудного вскармливания. Хотя вред от алкоголя в любой дозировке очевиден. Безопасной дозы алкоголя нет для всех, не говоря уже о беременных и кормящих.
Я специально не упоминаю медицинские или социальные аспекты, почему женщина не кормит грудью. Это ваше личное дело. Вы должны знать о пользе грудного вскармливания для ребенка, для вас, о важности этого контакта между мамой и малышом, но вы не обязаны выпрыгивать из штанов, чтобы кормить ребенка грудью во что бы то ни стало. Вы все равно хорошая мама. И я вас поддерживаю, даже если вы не кормите грудью, никогда не кормили или свернули грудное вскармливание раньше желаемого срока. Вы рожали, даже если прошли через кесарево сечение или рожали с анестезией. Не позволяйте никому обесценивать ваш вклад в рождение ребенка.
Даже если вашего ребенка рожала суррогатная мама или неизвестная вам женщина родила ребенка, которого вы усыновили, вы – хорошая мама!
Поговорим об остальных наружных половых органах и разберемся в названиях и определениях.
Половая щель
Половая щель – это пространство между большими и малыми половыми губами.
Большие половые губы
Большие половые губы представляют собой две выраженные продольные складки кожи, расположенные по сторонам от половой щели. Впереди губы сходятся в переднюю спайку, расположенную над клитором. Позади губы переходят в заднюю спайку. Кожа покрыта волосами. А в толще больших половых губ находятся бартолиновы железы.
Еще одна современная операция на половых путях – это липофиллинг больших половых губ. С плакатов пластических клиник зазывно звучит лозунг: «Сделай себе персик!». Да, вы будете удивлены, но если малые половые губы у женщин недостаточно маленькие, то большие половые губы могут быть недостаточно большими. Это и предлагают нам исправить с помощью липосакции какого-то участка тела с последующим введением полученного жира в большие половые губы. Единственная функция больших половых губ – защита входа во влагалище. И именно зияние половой щели предлагают исправить таким образом. Мол, это сузит вход во влагалище и уберет симптомы пролапса половых органов после родов. Но проблема в том, что, если есть пролапс половых органов в такой степени, есть жалобы, то наполнение половых губ бессмысленно. Никакой их объем не изменит стенки преддверия, не улучшит функцию мышц промежности, не восстановит ткани, порезанные после эпизиотомии в родах. Поэтому это тоже еще одна эстетическая операция. И как всегда стоит задаться вопросом: «А почему я решила, что именно мои половые губы некрасивые? И откуда я получила представление о красивых?» Любые половые губы – отличные!
В толще больших половых губ находятся бартолиновы железы, с которыми бывают проблемы в виде воспалений или абсцессов. Функция этих желез – вырабатывать вязкий секрет во время полового возбуждения и под воздействием гормонов, то есть во второй фазе цикла и во время беременности. Мы с вами поймем, что за выработку выделений из половых путей ответственны железы, находящиеся в разных отделах влагалища. Именно поэтому выделения могут меняться в течение месяца и целой жизни. Но выделения у здоровой женщины быть должны. Причем абсолютно разное их количество можно считать нормой.
Нормальные выделения меняют свою структуру и количество в зависимости от фазы менструального цикла. Мы еще поговорим с вами о том, каким образом все меняется в нашем организме каждый месяц, и выделения из половых путей являются отображением этих процессов. В первой фазе цикла, до овуляции, выделений обычно меньше по количеству. С приближением овуляции количество слизистых выделений становится все больше. Выделения могут приобретать характер сырого куриного белка, становиться вязкими и слизистыми. Связано это с работой желез в шейке матки. Они активно вырабатывают секрет, что готовит шейку матки к пропуску сперматозоидов в полость матки. Как только случается овуляция и начинает работать желтое тело в яичнике, выделения могут стать более плотными, белесоватыми, даже неоднородными. Кроме того, выделения из половых путей – это не только работа шейки матки, желез слизистой влагалища, но и бартолиновых желез. Поэтому каждый эпизод сексуального возбуждения также вызывает увеличение выделений, поскольку это процесс любрикации – увлажнения половых путей перед половым актом.
Кстати, есть разница между любрикацией и лубрикантом.
Любрикация – естественное увлажнение половых органов перед половым актом. Лубрикант – это веще-ство, которое используется для смазки во время полового акта. А лубрикация – это вообще смазка железнодорожных рельсов…
? Как понять, нормальны ли ваши выделения?
Если нет никаких жалоб, то есть нет зуда, жжения, дис-комфорта, раздражения на слизистых и коже, цвет выделений – от прозрачного до насыщенно белого, иногда бежевого, нет никаких кровянистых выделений вне менструации и нет инфекций – все это норма. Иногда объем конкретно ваших выделений может быть очень значительным. И это все равно будет физиологической нормой. Совместно с адекватным гинекологом вы сможете понять, какой объем и характер выделений является нормальным именно для вас.
В случае с выделениями бывают ситуации, когда женщину не устраивает слишком большой объем выделений во время полового акта. Это решаемый вопрос. Существуют специальные смазки, которые уменьшают количество выделений во время секса, что делает его комфортнее для женщины.
Пока я писала эту часть книги мне на глаза попался довольно забавный, хоть и оскорбительный миф о половых губах. Мол, половые губы запоминают размер полового члена предыдущего партнера, а потом только спустя несколько месяцев забывают о предыдущем и подстраиваются к новому. Миф объясняется тем, что у мышц есть мышечная память, а значит и у половых губ она есть. Супер-интересная и супер-тупая теория. Потому что мышц нет ни в больших половых губах, ни тем более – в малых. Большие половые губы состоят из кожи и подкожно-жировой клетчатки, а малые половые губы – вообще аналог слизистой. Никаких мышц и никакой мышечной памяти!
Более того, довольно забавна идея накачать влагалище. Ниже я напишу все о строении влагалища, но, забегая вперед, скажу, что мышцы есть только в области преддверия влагалища (та самая знаменитая мышечная тазовая диафрагма), а далее следует трубка (само влагалище), которое состоит из гладких мышечных волокон, примерно как и в стенке кишечника. И эти волокна неподвластны нашей воле. Сократить их с помощью усилий невозможно, так как иннервируются они той частью нашей нервной системы, что нам неподвластна.
Под верхней спайкой находятся два отверстия:
1. Одно из них, диаметром 3–4 мм, расположенное чуть ниже клитора, называется наружным отверстием мочеиспускательного канала (уретры), через которое из мочевого пузыря выводится моча.
2. Непосредственно под ним находится второе отверстие диаметром 2–3 см – это вход во влагалище, который прикрывает (или когдато прикрывала) девственная плева.
Уретра идет по передней стенке влагалища и соединяется с мочевым пузырем.
Преддверие влагалища
Преддверие влагалища располагается от входа во влагалище до девственной плевы. Это образование важно для не живущих половой жизнью. Именно из преддверия влагалища берут мазки на флору, никак не нарушая девственную плеву. Осмотр на кресле до начала половой жизни очень важен. Сейчас наконец начали осматривать девочек у гинеколога даже перед походом в детский сад. Часто мамы возмущаются, мол, да что там смотреть? Развитие наружных половых органов. Ведь случаи гормональных врожденных заболеваний бывают, как и врожденные пороки развития. Решить все это можно с легкостью в детском возрасте, куда сложнее – во взрослом. К сожалению, мое поколение попадало к гинекологу впервые лет в 14–15. К сожалению, до сих пор есть женщины, которые узнают о врожденных пороках развития половых органов только после начала половой жизни.
Девственная плева
Девственная плева (гимен) представляет собой тонкую перепонку. Имеет абсолютно разную форму и наличие разных отверстий в ней. От этого зависит возможность разорвать ее в процессе первого полового акта.
Девственная плева является границей между наружными и внутренними половыми органами. Основная функция девственной плевы – защищать влагалище от внешнего мира – довольно условна. Ведь во влагалище все равно не стерильно, даже с целой девственной плевой. Тогда зачем же она нам? С точки зрения эволюции, девственная плева вполне себе такой камень преткновения для ученых. Ведь множество поколений наших предков имели девственную плеву, которая никакие функции и не выполняла-то никогда. Тем не менее с эволюцией мы этот признак не отбросили, а сохранили. Но в нашем организме совершенно не все части тела или органы несут функции. И нет, я не про утративший свои функции копчик – бывший хвост,
